Žultsvadu vēzis, kas pazīstams arī kā holangiokarcinoma, ir reta veida vēzis, kas ietekmē žultsvadus - plānas caurules, kas iet no aknām un žultspūšļa uz tievo zarnu. Sakarā ar to, kur atrodas šie kanāli, holangiokarcinoma var izpausties akūtos hepatīta simptomos, ieskaitot sāpes vēderā, izkārnījumu krāsas izmaiņas, acu un ādas dzeltenumu.
Žultsvadu vēzis parasti ietekmē gados vecākus pieaugušos un ir saistīts ar zarnu iekaisuma slimībām, aknu slimībām un iedzimtu aknu vai žults ceļu novirzēm. Šis vēzis visbiežāk ir neārstējams, daļēji tāpēc, ka simptomi mēdz attīstīties, kad ļaundabīgais audzējs jau ir izplatījies (metastāzēts).
Žultsvadu kanāla sistēmas anatomija
Jūsu žultsvadu tīkls sākas aknās, kur daudzas mazas caurules savāc žulti - šķidrumu, kas veicina gremošanu.
Šie mazākie kanāli apvienojas, veidojot labo un kreiso aknu kanālu, kas pēc tam ārpus aknām apvienojas kopējā aknu kanālā.
Apakšā uz leju kopējais aknu kanāls savienojas ar žultspūšļa cistisko kanālu (kur tiek uzglabāts žults) un pievienojas kopējam žultsvadam.
Žultsvadu vēzis var attīstīties jebkurā šī cauruļu tīkla daļā.
Žultsvada vēža veidi
Pamatojoties uz audzēja atrašanās vietu, ļaundabīgo audzēju var klasificēt vienā no trim veidiem.
- Intrahepatisks žultsvadu vēzis: šie vēži sākas mazākajās žults zarās aknās.
- Perihilarā žultsvadu vēzis: šie vēži sākas aknu kaklā, apgabalā, kurā kreisie un labie aknu kanāli ir savienojušies un tikai sāk atstāt aknas.
- Distālā žultsvada vēzis: šie vēži ir atrodami tālāk pa žults ceļu netālu no tievās zarnas.
Žultsvadu vēzi, kas attīstās aknās, sauc arī parintrahepatiski žults ceļu vēži, bet tie, kas attīstās ārpus aknām, tiek saukti parārpushepatiski žults ceļu vēzi.
Žultsvada vēža simptomi
Sakarā ar to atrašanās vietu aknās vai to tuvumā, žultsvadu kanāla vēzis var izraisīt aknu iekaisumu, ko biežāk dēvē par hepatītu. Tas var izraisīt patoloģisku aknu enzīmu līmeņa paaugstināšanos un bilirubīna (dzeltenā pigmenta, ko izraisa sarkano asins šūnu sadalīšanās) uzkrāšanos asinīs.
Žultsvada vēža simptomi atbilst hepatīta simptomiem un var ietvert:
- Sāpes vēderā augšējā labajā kvadrantā tieši zem ribām
- Hepatomegālija (patoloģiski palielinātas aknas)
- Dzelte (ādas un acu dzeltēšana)
- Drudzis
- Krīta izkārnījumi
- Tumšs, kolas krāsas urīns
- Vispārējs nieze
- Nogurums
- Slikta dūša
- Apetītes zudums
Nejaušs svara zudums, simptoms, kas atbilst gan akūtam hepatītam, gan vēzim kopumā, ir izplatīts cilvēkiem ar žultsvadu kanāla vēzi.
Simptomu smagums parasti atbilst audzēja lokalizācijai. Ekstrrahepatiskie audzēji mēdz parādīties dzelte vairāk nekā intrahepatiski, jo palielinās šķēršļi šķidrumiem, kas iziet no aknām. Extrahepatiskie audzēji mēdz izpausties ar izteiktākām sāpēm un pietūkumu aknās.
Cēloņi
Pēc Amerikas vēža biedrības datiem, katru gadu Amerikas Savienotajās Valstīs žultsvadu vēzis tiek diagnosticēts aptuveni 8000 cilvēku. Intrahepatiskā un ekstrahepātiskā žultsvadu vēža diagnozes vidējais vecums ir attiecīgi 70 un 72 gadi.
Ir daudz slimību un traucējumu, kas saistīti ar žultsvadu vēža rašanos, visbiežāk sastopamie:
- Primārais sklerozējošais holangīts, iekaisuma žults ceļu slimība un visbiežākais žultsvada vēža cēlonis attīstītajā pasaulē
- Iekaisīgas zarnu slimības, ieskaitot čūlaino kolītu un Krona slimību, kuras abas ir cieši saistītas ar primāro sklerozējošo holangītu
- Hroniskas aknu slimības, ieskaitot cirozi, B hepatītu, C hepatītu un bezalkoholisko tauku aknu slimību
- Choledochal cistas, žults ceļu cistas, kas kavē žults plūsmu
- Parazitārie aknu parazīti, ieskaitot aknu plankumus, kas biežāk sastopami Āzijā un jaunattīstības valstīs
- Iedzimtas aknu vai žults ceļu novirzes, ieskaitot Carroli sindromu, Linča II sindromu un policistisko aknu slimību
Riska faktori
Atsevišķām cilvēku grupām ir arī lielāks žultsvadu vēža risks. Pilnīgi skaidru iemeslu dēļ Latinx indivīdi biežāk saslimst ar šo slimību nekā citas grupas Amerikas Savienotajās Valstīs.
Holangiokarcinomas ģimenes anamnēze var arī palielināt jūsu risku, lai gan pati slimība netiek uzskatīta par iedzimtu. Daudzos gadījumos žultsvadu vēža cēloņi nekad netiek atrasti.
Tiek uzskatīts, ka arī aptaukošanās spēlē galveno lomu, lielā mērā ārkārtēja iekaisuma stresa dēļ, ko tā rada aknām. Tas pats attiecas uz smēķēšanu un pārmērīgu alkohola lietošanu. Atšķirībā no citiem riska faktoriem tie tiek uzskatīti par modificējamiem un, iespējams, var samazināt cilvēka risku saslimt ar žults ceļu, ja tiek pieņemti veselīgāki ieradumi (svara zudums, smēķēšanas atmešana, samazināta alkohola lietošana).
Diagnoze
Žultsvadu vēzis tiek diagnosticēts, apvienojot fizisko pārbaudi, asins analīzes, attēlveidošanas pētījumus un minimāli invazīvas medicīniskās procedūras. Galu galā vienīgais veids, kā galīgi apstiprināt slimību, ir skarto audu biopsija.
Papildus slimības simptomu noteikšanai fiziskās pārbaudes laikā ārsts ņems vērā arī jūsu personīgos slimības riska faktorus. Pamatojoties uz sākotnējo novērtējumu, viņi pasūtīs virkni testu un procedūru, lai palīdzētu izskaust cēloni.
Asins analīzes
Žultsvadu vēža diagnostikā parasti tiek izmantoti divi asins testi. Ne viens, ne otrs nespēj diagnosticēt slimību, bet viņi var norādīt ārstu pareizajā virzienā un atbalstīt sākotnējo diagnozi.
Pirmais ir aknu funkcijas tests (LFT), vispārināts testu panelis, ar kura palīdzību var noteikt, vai aknu enzīmi ir paaugstināti aknu iekaisuma dēļ. Pārmērīgi augsti aknu enzīmu rādītāji ir vispārēja aknu slimības pazīme, taču tie īpaši neliecina par pašu vēzi.
Ja ir aizdomas par vēzi, tiek veikti arī audzēja marķiera testi - karcinoembrionālais antigēns (CEA) un ogļhidrātu antigēns 19-9 (19-9) -, kas mēra olbaltumvielu līmeni asinīs, kas rodas, reaģējot uz kuņģa-zarnu trakta vēzi. Arī šie testi nevar galīgi noteikt žults ceļu vēzi, bet tuvināt ārstus pareizai diagnozei.
Attēlu testi
Attēlu testi var palīdzēt diagnosticēt žultsvadu vēzi, netieši vizualizējot audzēju un apkārtējās struktūras. Ārsts var pasūtīt dažādus testus:
- Vēdera dobuma ultraskaņa, neinvazīva procedūra, kas izmanto augstas frekvences skaņas viļņus, lai ģenerētu vēdera orgānu un struktūru attēlus
- Datortomogrāfija (datortomogrāfija), kurā tiek izmantoti vairāki rentgena stari, lai izveidotu iekšējo orgānu trīsdimensiju "šķēles"
- Magnētiskās rezonanses attēlveidošana (MRI skenēšana), kurā spēcīgi magnētiskie un radioviļņi rada ļoti detalizētus iekšējo orgānu, īpaši mīksto audu, attēlus
- MRI holangiopankreatogrāfija, specializēta MRI metode, izmantojot kontrastvielas, lai noteiktu aizsprostojumus un citas problēmas žultsvados, žultspūslī, aknās vai aizkuņģa dziedzerī
Procedūras
Ir vairākas minimāli invazīvas procedūras, kas var palīdzēt ārstiem piekļūt audzējiem un iegūt audu paraugus (biopsijas) novērtēšanai laboratorijā. Parasti procedūras ietver šādas.
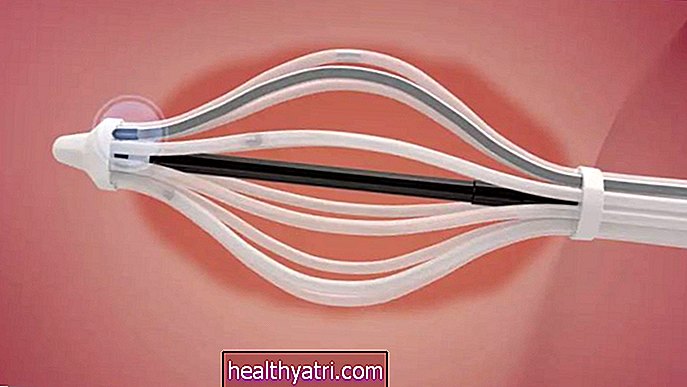
- Endoskopiskā retrograde holangiopankreatogrāfija (ERCP): elastīga caurule, ko sauc par endoskopu, caur muti tiek ievadīta tievajās zarnās, lai vizualizētu, piekļūtu audiem un iegūtu tos no lielākiem žultsvadiem.
- Perkutāna transhepatiskā holangiogrāfija (PTC): adatu caur vēderu ievieto, lai piekļūtu žults ceļu audzējiem.
- Endoskopiskā ultraskaņa: mutē vai taisnās zarnās tiek ievadīts specializēts ultraskaņas devējs, lai piekļūtu tievajai zarnai, lai iegūtu audu paraugus no žultsvadiem.
- Laparoskopija: minimāli invazīva operācija, kuras laikā vēderā tiek veikti vairāki mazi iegriezumi, lai piekļūtu audzējam, izmantojot specializētu ķirurģisku aprīkojumu.
Papildus spējai galīgi apstiprināt žultsvadu vēzi, audu paraugu, kas ņemts biopsijas laikā, var izmantot arī ļaundabīgo audzēju stadijai un noteikt atbilstošu ārstēšanas kursu.
Inscenējums
Kad žults ceļu vēzis ir galīgi diagnosticēts, ārsts izraksta papildu testu kārtu, lai noteiktu slimību.
Tas var ietvert attēlveidošanas pētījumus, piemēram, pozitronu emisijas tomogrāfiju (PET), kurā radioaktīvās krāsvielas izmanto, lai identificētu metabolisma izmaiņas, kas atbilst vēzim. Tas var noteikt, vai slimība ir lokalizēta (satur bez izplatīšanās pazīmēm), reģionāla (ietekmē tuvējos audus) vai tālu (metastātiska).
Lai gan intrahepatiskais un ekstrahepātiskais žultsvadu vēzis tiek iestrādāts piecās daļās (no 0 līdz 4 posmiem), ir atšķirības, kas nosaka katru no tiem.
Ģenētiskā profilēšana
Papildus vēža stadijai var veikt ģenētisko testēšanu, lai noskaidrotu, vai jūsu vēzim ir tādas, kuras uzskata par ārstējamām mutācijām. Ja tā, jūs varat būt kandidāts uz jaunāku mērķtiecīgu terapiju, kas īpaši atpazīst un iznīcina šīs vēža šūnas.
Ārstēšana
Lielākā daļa žultsvadu vēža nav izārstējamas, galvenokārt tāpēc, ka slimība parasti ir progresējusi līdz brīdim, kad parādās atklāti simptomi.
Tas nozīmē, ka žultsvadu vēzis dažreiz tiek nozvejots agri pirms metastāžu parādīšanās, un to var ārstēt ar operāciju. Tam parasti seko adjuvanta (sekundārā atbalstošā) terapija, lai iznīcinātu visas atlikušās vēža šūnas.
Kad audzēju un skartos audus nevar pilnībā noņemt, ārstēšana ir vērsta uz vēža izplatības palēnināšanu, simptomu mazināšanu, izdzīvošanas pagarināšanu un vispārējās dzīves kvalitātes uzlabošanu.
Ķirurģija
Ja vien vēzis nav progresējis un skaidri nedarbojas, lielākajai daļai cilvēku tiks veikta izpētes operācija, lai noteiktu, vai ir iespējama ķirurģiska rezekcija (noņemšana). To parasti veic ar laparoskopiju, nevis ar atklātu operāciju.
Ja audzējs ir lokalizēts vai reģionāls (no 1. līdz 3. pakāpei) bez metastāzes pazīmēm, var uzskatīt rezekciju, pamatojoties uz indivīda vispārējo veselību un aknu darbību.
Izmantotās operācijas veidi var atšķirties atkarībā no audzēja atrašanās vietas:
- Intrahepatiskā žultsvada vēzis parasti prasa aknu daļas ķirurģisku noņemšanu (hepatektomiju) kopā ar tuvējo limfmezglu rezekciju.
- Extrahepatisko žultsvadu vēzi parasti ārstē ar en bloc pancreatoduodenectomy (pazīstams arī kā Whipple procedūra), kas ietver kopēja žultsvada noņemšanu kopā ar aizkuņģa dziedzera un tievās zarnas daļu. Skartais ekstrahepatiskais žultsvads arī tiktu rezekēts.
Daži agrīnās stadijas intrahepatiskie audzēji nav izmantojami, taču tos joprojām var ārstēt ar aknu transplantāciju. Šādos gadījumos ķīmijterapiju un radiāciju var izmantot, lai apturētu slimības izplatīšanos, līdz tiek atrastas donora aknas.
Palīgterapijas
Pēc operācijas tiek izmantotas palīgterapijas, lai izārstētu slimību un novērstu tās atgriešanos. Tas var ietvert ķīmijterapiju un ārēju vai iekšēju staru terapiju, ko parasti lieto vēža ārstēšanai.
Ņemot to vērā, nav skaidrs, cik efektīvas ir šīs terapijas, lai novērstu atkārtošanos, un pastāv ievērojamas domstarpības par to pareizu lietošanu.
Daļa strīdu rodas no tā, ka tik maz cilvēku ar žultsvadu vēzi ir operējami audzēji. Tie, kas reaģē, var vai nevar reaģēt uz šīm terapijām.
Pašlaik nav pierādījumu, ka vai nu adjuvanta ķīmijterapija, vai staru terapija varētu pagarināt izdzīvošanas laiku pat cilvēkiem ar ļaundabīgiem audzējiem agrīnā stadijā. Pat ja tā, ārsti bieži iesaka palīgterapiju, īpaši, ja ir kāda iespēja, ka vēža šūnas paliek pēc operācijas.
Paliatīvā terapija
Paliatīvā terapija ir ārstēšanas veids, ko lieto, lai mazinātu sāpes un kontrolētu vēlīnās slimības simptomus. Cilvēkiem ar nederīgu žults ceļu vēzi tas var izpausties vairākos veidos:
- Sāpju zāles, ieskaitot opioīdu zāles, piemēram, fentanilu
- Paliatīvā staru terapija, ko galvenokārt izmanto, lai samazinātu audzēja lielumu, lai atbloķētu žults ceļu vai samazinātu spiedienu uz saspiestiem nerviem.
- Paliatīvā ķīmijterapija, ko caur katetru asinsvadā ievada bloķētajā žultsvadā, lai samazinātu audzēju
- Žults stentēšana, ieskaitot caurules, ko sauc par stentu, ievietošanu žultsvadā, lai uzlabotu žults plūsmu
- Žultsceļa apvedceļš, ķirurģiska procedūra, kurā tiek veikta žultsvadu aizsprostojuma rezekcija un sagriezto galu sašūšana kopā
- Perkutāna audzēja ablācija, kurā siltums vai elektriskā enerģija tiek piegādāta audzējam caur adatas veida elektrodu, kas ievietots caur ādu
- Perkutānas etanola injekcijas, kurās alkohols tiek ievadīts audzējā, lai to samazinātu un nomierinātu nervus, kas pārraida sāpes
Jaunākas mērķtiecīgas terapijas un imūnterapijas, ko lieto cilvēkiem, kuru vēzim ir specifiskas ģenētiskas mutācijas, ir:
- Mērķa zāles Tibsovo (ivosidenibs) un Pemazyre (pemiganitibs), kas var apturēt vēža augšanu
- Imūnterapijas līdzekļi, piemēram, Keytruda (pembrolizumabs), kas var palēnināt slimības progresēšanu
Cilvēki, kuriem diagnosticēts žultsvadu vēzis, tiek aicināti piedalīties klīniskajos pētījumos. Tas viņiem var nodrošināt piekļuvi eksperimentālām zālēm vai terapijām, kas var uzlabot rezultātus, īpaši, ja viņu slimība nav darbspējīga.
Prognoze
Piecu gadu izdzīvošana ir izplatīts pasākums, ko izmanto, lai noteiktu, cik procentu cilvēku ar slimību būs dzīvivismazpiecus gadus pēc sākotnējās diagnostikas. Piecu gadu izdzīvošanas līmenis žultsvadu vēzim tiek sadalīts pēc tā, cik tālu vēzis ir izplatījies un vai audzējs ir intrahepatisks vai ekstrahepatisks.
Vispārīgi runājot, cilvēkiem ar ekstepepatisku žults ceļu vēzi ir labāki rezultāti (prognozes), jo mazāk ietekmē aknas. Metastātiska aknu iesaistīšanās jebkura veida vēža gadījumā ir saistīta ar sliktākiem rezultātiem.
Vārds no Verywell
Uzzinot, ka jums ir žultsvadu vēzis, jūs varat domāt, ka jums ir tikai īss laiks dzīvot. Ir svarīgi atcerēties, ka slimība var atšķirties no vienas personas uz otru un ka piecu gadu izdzīvošanas aprēķini ir tieši tādi - aplēses. Daži cilvēki var izdzīvot ilgāk, pamatojoties uz viņu vispārējo veselību un audzēja atrašanās vietu.
Pirms izdarīt secinājumus, sadarbojieties ar savu ārstu, lai pareizi pakļautu slimību, un meklējiet atbalstu no draugiem un mīļajiem, lai palīdzētu pārvarēt stresu un trauksmi. Ja neesat pārliecināts par diagnozi vai ieteicamo terapiju, nevilcinieties lūgt otru atzinumu no onkologa, kas specializējas žultsvadu vēzī.


















-is-treated.jpg)