Cilvēka ķermenis dažādos veidos reaģē uz autoimūnām slimībām - apstākļiem, kad ķermeņa imūnsistēma uzbrūk saviem veselīgajiem audiem. Atkarībā no iespējamā stāvokļa autoimūna slimība var ietekmēt dažādas ķermeņa zonas, ieskaitot locītavas, muskuļus un orgānus. Autoimūnas slimības parasti ietekmē arī ādu.
Ir daudz dažādu autoimūno ādas slimību veidu, un katrs no tiem ir unikāls pēc to izraisīto simptomu veida, specifiskajiem cēloņiem un riska faktoriem, kā arī par to, kā tie tiek diagnosticēti un ārstēti. Šeit ir tas, kas jums jāzina par autoimūno ādas slimību tipiem, simptomiem, cēloņiem un ārstēšanu.
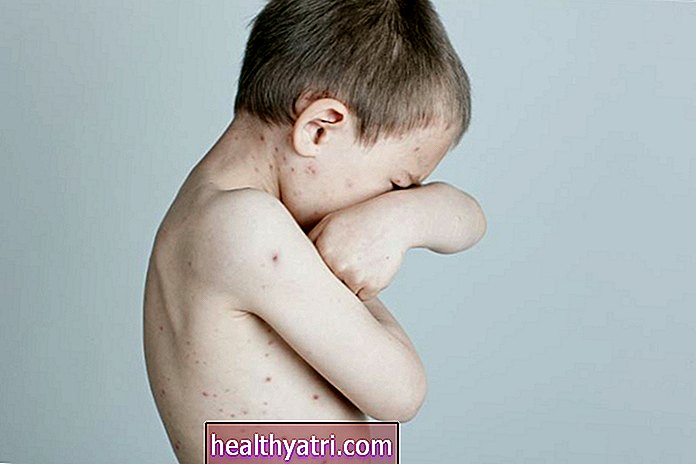
Anupong Thongchan / EyeEm / Getty ImagesAutoimūno ādas slimību veidi
Autoimūnu ādas slimību ir daudz dažādu veidu, un tās izraisa imūnsistēma, kas uzbrūk veselām ādas šūnām.
Psoriāze
Psoriāzes dēļ imūnsistēma kļūst pārāk aktīva un paātrina ādas šūnu augšanu. Ādas šūnas veidosies sarkanās plāksnes slāņos, kas pārklāti ar baltiem svariem. Plāksnes var uzkrāties jebkurā ķermeņa vietā, taču tās visbiežāk rodas galvas ādā, muguras lejasdaļā, elkoņos un ceļos.
Nosacījums mēdz parādīties ģimenēs, un tas nav nekas neparasts, ka tas ir vairākiem ģimenes locekļiem. 2013. gadā psoriāze skāra 7,4 miljonus amerikāņu pieaugušo, un šis skaitlis turpina pieaugt.
Psoriāze parasti parādās agrā pieaugušā vecumā, taču tā var skart ikvienu neatkarīgi no vecuma. Lielākajai daļai cilvēku psoriāze ietekmē tikai dažas ķermeņa vietas. Smaga psoriāze var aptvert lielas ķermeņa daļas. Ādas plāksnes no psoriāzes dziedēs un pēc tam atgriezīsies dažādos dzīves periodos.
Sklerodermija
Sklerodermija ir saistaudu slimība, kurai raksturīga ādas sabiezēšana un sacietēšana. Saistaudi ir audi, kas savieno, atbalsta un atdala visu veidu ķermeņa audus. Sklerodermija ir vai nu lokalizēta, vai sistēmiska.
Ar lokalizētu sklerodermiju slimība galvenokārt skar ādu, bet tā var ietekmēt arī kaulus un muskuļus. Sistēmiskā sklerodermija ietekmē vairāk nekā ādu, kaulus un muskuļus - tā var būt saistīta ar iekšējiem orgāniem, ieskaitot sirdi, plaušas, gremošanas traktu, nieres un daudz ko citu. Sklerodermijas smagums un iznākums katram cilvēkam atšķiras.
Saskaņā ar Scleroderma fonda datiem tiek lēsts, ka ar sklerodermiju dzīvo līdz 300 000 amerikāņu, un trešdaļai no viņiem ir sistēmiska sklerodermija. Gan vīrieši, gan sievietes ir pakļauti riskam, bet sievietes ir 80% gadījumu.
Kaut arī slimība var skart ikvienu neatkarīgi no vecuma, sistēmiskā sklerodermija parasti tiek diagnosticēta vecumā no 30 līdz 50 gadiem, un lokalizēta sklerodermija parādās pirms 40 gadu vecuma.
Ādas lupus
Ādas vilkēde - saukta arī par ādas vilkēdi - ir autoimūna ādas slimība, kad imūnsistēma uzbrūk veselām ādas šūnām un bojā ādu. Ādas simptomi ir apsārtums, nieze, sāpes un rētas.
Pēc The Lupus Foundation of America datiem, aptuveni divām trešdaļām cilvēku ar sistēmisku sarkano vilkēdi (SLE lupus) attīstīsies ādas vilkēde. Ādas vilkēde notiek arī pati. SLE Lupus ir visnopietnākais sarkanās vilkēdes veids, kas ietekmē locītavas, smadzenes, nieres, sirdi, asinsvadus un daudz ko citu.
Kaut arī ādas lupus nevar izārstēt, to var efektīvi ārstēt. Ārstēšana ietver zāles, ādas aizsardzību un dzīvesveida izmaiņas.
Dermatomiozīts
Dermatomiozīts ir autoimūns traucējums, kas galvenokārt ietekmē muskuļus, bet ietekmē arī ādu. Tas ir saistīts ar polimiozītu, vēl vienu autoimūnu traucējumu, kas izraisa muskuļu vājumu, sāpīgumu un stīvumu. Cilvēkiem ar šāda veida muskuļu traucējumiem var būt arī apgrūtināta rīšana un elpas trūkums.
Dermatomiozītam un polimiozītim ir līdzīgi simptomi, taču dermatomiozītu izceļ ādas izsitumi, kas parasti parādās ķermeņa augšdaļā.Dermatomiozīts izraisa arī ādas sabiezēšanu un savilkšanu un purpura krāsas plakstiņus.
Dermatomiozīta bērnības forma atšķiras no pieaugušo formas. Nepilngadīgais dermatomiozīts (JDM) izraisa drudzi, nogurumu, izsitumus un muskuļu vājumu. Lielākā daļa JDM cēloņu sākas no 5 līdz 10 gadu vecumam, un JDM ietekmē divreiz vairāk meiteņu nekā zēnu.
Beketa slimība
Beketa slimība ir reta slimība, kas izraisa asinsvadu iekaisumu visā ķermenī. Stāvoklis izraisa čūlas mutē, acu iekaisumu, izsitumus uz ādas un dzimumorgānu bojājumus.
Pēc Klīvlendas klīnikas datiem, Behčeta slimība skar 7 uz 100 000 cilvēku Amerikas Savienotajās Valstīs. Tā ir daudz izplatītāka visā pasaulē. Behčeta slimību ikviens var saslimt jebkurā vecumā, taču simptomi bieži sākas no 20 līdz 30 gadiem.
Beketa smagums ir atšķirīgs. Simptomi var parādīties un iet, un cilvēkiem ar šo stāvokli var rasties remisijas periodi (kur slimība apstājas vai palēninās) un uzliesmojuma periodi (augsta slimības aktivitāte). Kaut arī stāvokli nevar izārstēt, dažādas ārstēšanas metodes var palīdzēt to pārvaldīt.
Acu cicatricial pemphigoid
Acu cicatricial pemphigoid (OCP) ir reta autoimūna slimība, kas ietekmē gan ādu, gan acu gļotādu, īpaši konjunktīvu - dzidros audus, kas pārklāj acu balto daļu un plakstiņu iekšpusi.
Cilvēkiem ar OCP attīstīsies ādas pūslīši un konjunktīvas rētas. Pūšļi ir sāpīgi un sūcoši, un tie var attīstīties uz ādas, mutē, degunā, zarnu traktā, acīs un dzimumorgānos.
Izmantojot OCP, baltās asins šūnas uzbrūk ādai un gļotādām. Cilvēkiem ar šo stāvokli var būt vairāk nekā viena ādas vieta, un abas acis var tikt ietekmētas.
OCP ir sistēmiska autoimūna slimība, un tā jāārstē ilgstoši. To ārstē ar medikamentiem, lai nomierinātu imūnsistēmu un apturētu vai palēninātu autoimūno procesu. Ārstēšana ir svarīga, tāpēc stāvoklis neizraisa konjunktīvas rētas un redzes zudumu.
Pemfigus
Pemfigus ir autoimūna ādas slimība, kas izraisa pūslīšus vai izciļņus, kas piepildīti ar strutām. Šie pūslīši bieži attīstās uz ādas, bet tie var parādīties arī gļotādās. Pemfigus pūslīši var būt sāpīgi, pietūkuši un niezoši.
Pemfigus var skart jebkuru cilvēku jebkurā vecumā, taču to galvenokārt diagnosticē cilvēkiem vecumā no 40 līdz 60. Bērniem tas ir reti.
Ja to neārstē, pemfigus var būt bīstams dzīvībai. Ārstēšana, visbiežāk izmantojot kortikosteroīdus, var kontrolēt stāvokli.
Epidermolīze Bullosa
Ir daudz epidermolysis bullosa formu, bet tikai viena ir autoimūna - epidermolysis bullosa acquisita (EBA). Visu veidu slimības izraisīs ar šķidrumu pildītu pūslīšu attīstību, reaģējot uz traumām, kas parasti neizraisīs reakciju.
EBA izraisa tulznas uz rokām un pēdām, kā arī gļotādām. Šī stāvokļa diagnosticēšana var būt izaicinājums, taču atšķirīga EBA iezīme ir tā, ka tā ietekmē pieaugušos vecumā no 30 līdz 40 gadiem.
EBA pamatcēlonis nav zināms. Tomēr pētnieki domā, ka var būt iesaistīts ģenētiskais komponents, jo stāvoklis var ietekmēt vairākus ģimenes locekļus.
Bullous pemphigoid
Bullous pemphigoid ir reta autoimūna ādas slimība, kas izraisa lielus, šķidrus blisterus. Šie pūslīši bieži attīstās uz rokām, kājām, rumpja un mutē.
Pēc Klīvlendas klīnikas datiem, bullozais pemfigoīds pārsvarā skar cilvēkus, kas vecāki par 60 gadiem, bet tas var parādīties arī jaunākiem cilvēkiem. Tas mēdz būt biežāk sastopams Rietumu pasaulē un vienlīdzīgi skar vīriešus un sievietes.
Bullous pemphigoid rodas, kad imūnsistēma uzbrūk plānam ādas audu slānim tieši zem ārējā slāņa. Dažreiz stāvoklis izzūd pats, bet tas var aizņemt arī daudzus gadus, lai atrisinātu.
Ārstēšana var palīdzēt izārstēt tulznas, mazināt niezi, mazināt ādas iekaisumu un nomākt imūnsistēmu. Bet bullozais pemfigoīds var būt bīstams dzīvībai, īpaši gados vecākiem cilvēkiem, kuriem ir veselības problēmas.
Autoimūna ādas stāvokļa simptomi
Āda ir lielākais ķermeņa orgāns. Tas kalpo kā ķermeņa aizsargbarjera pret traumām, kā arī palīdz daudzām ķermeņa funkcijām, piemēram, regulēt ķermeņa iekšējo temperatūru.
Kamēr ādu veido pieci atšķirīgi ādas slāņi, un divus augšējos slāņus visbiežāk ietekmē autoimūnas ādas slimības. Augšējo slāni sauc par epidermu, un tas ir ārējais slānis. Pamatslānis ir dermā, un tajā ir vitāli svarīgas šūnas, audi un struktūras.
Šie divi slāņi tiek turēti kopā ar olbaltumvielām un citām struktūrām. Kad ir atdalīti divi slāņi, var veidoties pūslīši. Šie blisteri var būt mazi vai lieli, un tajos var būt šķidrums, kas satur mirušu vai bojātu ādu.
Daži pūslīši rodas no ādas ievainojumiem. Ar autoimūnām ādas slimībām veidojas pūslīši, jo organisms ir izveidojis antivielas, kas uzbrūk olbaltumvielām, kas nepieciešamas ādas veselībai un darbībai.Dažreiz pūslīši var atvērties un kļūt par atvērtiem čūlas.
Citās autoimūnās ādas slimībās bojājumi var veidoties arī uz gļotādām - barības vadā, kaklā, mutes iekšienē un deguna ceļos, dzimumorgānos un tūpļos. Blisteri var izraisīt arī kuņģa-zarnu trakta asiņošanu un rīšanas un elpošanas problēmas.
Tādi apstākļi kā psoriāze izraisa ādas šūnu aizaugšanu, kas uzkrājas uz ādas virsmas. Šīs plāksnes var sadedzināt, iedzelt un niezēt.
Citi autoimūno ādas slimību simptomi ir:
- Hronisks nogurums
- Ādas iekaisums (pietūkums)
- Mazi plankumi ar sarkanu, zvīņainu ādu
- Ādas rētas
- Sausa, saplaisājusi āda, kas var asiņot vai niezēt
- Nagi sabiezināti, bez kauliņiem un rievoti
- Stīvas un pietūkušas locītavas
Cēloņi
Autoimūnas ādas slimības rodas tāpēc, ka ķermeņa imūnsistēma uzbrūk saviem veselīgajiem audiem. Imūnsistēma parasti ražo antivielas - olbaltumvielas, kas reaģē pret baktērijām, vīrusiem un toksīniem.
Kad šīs antivielas uzbrūk veseliem audiem, tās sauc par autoantivielām.Ar autoimūnām ādas slimībām autoantivielas uzbrūk ādas šūnām vai kolagēna audiem. Precīzi iemesli, kāpēc imūnās sistēmas darbības traucējumi autoimūnu ādas slimību gadījumā nav zināmi.
Pētnieki saista dažādus šo apstākļu attīstības izraisītājus, tostarp ultravioleto starojumu (no saules), hormonus, infekcijas un dažus pārtikas produktus. Dažām recepšu zālēm var būt nozīme šo traucējumu attīstībā. Stress var izraisīt arī autoimūnas ādas slimības.
Pētnieki domā, ka dažiem cilvēkiem ir ģenētiska nosliece uz noteiktām autoimūnām ādas slimībām.Cilvēkiem ar specifiskiem gēniem ir paaugstināts risks saslimt ar konkrētu ādas stāvokli, bet tikai tad, ja pastāv citi trigeri.
Diagnoze
Ja ārsts domā, ka jums varētu būt autoimūna ādas slimība, viņš jums lūgs detalizētu medicīnisko un simptomu vēsturi un veiks ādas fizisko pārbaudi. Diagnozi var apstiprināt ar asinsdarbiem un / vai ādas biopsiju.
Asins analīzes var atklāt autoantivielas, kas saistītas ar specifisku autoimūnu ādas slimību. Atklājot, kurš autoantivielu proteīns ir izraisījis ādas simptomus, var noteikt precīzu diagnozi.
Ādas biopsija ietver nelielu skarto audu parauga ņemšanu, kas jāpārbauda mikroskopā, lai meklētu konkrētus atklājumus, kas norāda uz konkrētu stāvokli.Daudzus autoimūnas ādas stāvokļus diagnosticē, izmantojot tiešo imūnfluorescenci (DIF), lai pārbaudītu ādas biopsijas paraugu.
DIF tiek uzskatīts par zelta standartu vairāku veidu autoimūno ādas slimību, tostarp ādas vilkēdes, acu cicatricial pemphigoid, pemphigus, bullas epidermolīzes un bullous pemphigoid, diagnosticēšanai.
DIF parauga nokrāsošanai izmanto īpašu krāsu, lai autoantivielas varētu redzēt īpaša veida mikroskopā. Apstiprinot specifisko antivielu klātbūtni, var diagnosticēt pareizo autoimūno ādas slimību.
Ārstēšana
Autoimūno ādas slimību ārstēšana ietver simptomu pārvaldīšanu, imūnsistēmas pārmērīgas aktivitātes palēnināšanu un ar šiem apstākļiem saistīto komplikāciju novēršanu. Parasti, jo mazāk izplatīti ir ādas simptomi, jo vieglāk būs ārstēt jūsu autoimūno ādas slimību.
Autoimūno ādas traucējumu ārstēšanai visbiežāk tiek noteikti kortikosteroīdi, piemēram, prednizons. Šīs zāles atdarinās jūsu ķermeņa dabiski radīto hormonu iedarbību, lai nomāktu iekaisumu.
Kortikosteroīdi ir efektīva terapija, taču tos nevar lietot ilgstoši, jo tie var izraisīt nopietnas blakusparādības.
Autoimūnu ādas slimību papildu terapija ietver imūnsupresīvus līdzekļus.Šīs zāles ir paredzētas imūnsistēmas nomākšanai vai hiperaktīvas imūnsistēmas seku mazināšanai. Imūnsupresantus var lietot atsevišķi, vai arī tos var kombinēt.
Imūnsupresīvi līdzekļi, ko lieto autoimūnu ādas slimību ārstēšanai, ietver:
- Janus kināzes inhibitori, piemēram, Xeljanz (tofacitinibs)
- Kalcineurīna inhibitori, piemēram, ciklosporīns
- Citotoksiskas zāles, piemēram, citoksāns (ciklofosfamīds), Imurāns (azatioprīns) un metotreksāts
- Bioloģiskie līdzekļi, piemēram, Orencia (abatacepts) un Humira (adalimumabs)
- Monoklonālo antivielu terapija, piemēram, Simulect (baziliksimabs)
Ārsts var arī ieteikt lokālas ziedes, lai mazinātu ādas simptomus un sāpes. UV gaismas terapija var pārvaldīt tādus apstākļus kā psoriāze, lai atvieglotu ādas simptomus. Tā kā stress var pasliktināt daudzus no šiem apstākļiem, stresa pārvaldīšanas paņēmieni, visticamāk, būs daļa no jūsu ārstēšanas plāna.
Vārds no Verywell
Dzīve ar autoimūno ādas stāvokli var būt sarežģīta, jo īpaši tāpēc, ka šie apstākļi var būt diezgan redzami. Turklāt šo apstākļu ietekme var ilgstoši ietekmēt gan jūsu fizisko, gan garīgo labsajūtu.
Ja Jums rodas autoimūnas ādas stāvokļa simptomi, apmeklējiet ārstu. Tie var palīdzēt jums noskaidrot, kas izraisa simptomus, un sākt izmantot atbilstošu ārstēšanu.
Agrīna diagnostika un ārstēšana ir vitāli svarīgi, lai jūs varētu turpināt baudīt labu dzīves kvalitāti. Tā kā kļūst pieejamas jaunas ārstēšanas metodes, perspektīva cilvēkiem, kas dzīvo ar autoimūniem ādas traucējumiem, turpinās uzlaboties.



















.jpg)