Augstas pakāpes plakanā intraepiteliālā bojājuma (HSIL) patoloģiskais Pap uztriepes rezultāts nozīmē, ka dzemdes kakla šūnas (sievietes dzemdes šaurais kakls), pārbaudot mikroskopā, izskatās nedaudz līdz ļoti patoloģiskas.
Pirms dzemdes kakla vēža veidošanās dzemdes kakla šūnās notiek patoloģiskas izmaiņas, ko sauc par dzemdes kakla displāziju. Kaut arī neārstēta dzemdes kakla displāzija var izraisīt dzemdes kakla vēzi, tas nenozīmē, ka cilvēkam ir vēzis vai slimība attīstīsies.
HSIL parasti ir nepieciešama papildu pārbaude, lai apstiprinātu dzemdes kakla displāziju un uzzinātu vairāk par patoloģisko šūnu smagumu. Vispirms to var ārstēt ar uzraudzību, lai noskaidrotu, vai tas turpinās, vai ar ambulatorām procedūrām ārsta kabinetā.
Saskaņā ar Slimību kontroles un profilakses centra datiem līdz 93% dzemdes kakla vēža gadījumu ir novēršami, regulāri pārbaudot un ārstējot radušās anomālijas. Tāpēc sievietes regulāri veic Pap iesmērējiet eksāmenus, lai pārbaudītu, vai dzemdes kaklā nav patoloģiskas izmaiņas.
JodiJacobson / Getty Images
HSIL Pap uztriepes rezultāti
HSIL Pap uztriepes rezultāts norāda, ka ir atklātas precīzākas izmaiņas dzemdes kakla šūnu lielumā un formā, kas norāda, ka, iespējams, ir vidēji līdz smaga kakla displāzija.
HPV testēšana visbiežāk tiek veikta kopā ar Pap uztriepi, un, ja tas netika izdarīts, jāveic paraugs. Šajā testā tiek meklētas augsta riska HPV formas, kas var izraisīt dzemdes kakla vēzi, tostarp HPV 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66 un 68. Visbiežāk tiek konstatēti HPV 16 un 18. Lielāko daļu dzemdes kakla vēža izraisa šīs HPV infekcijas.
HSIL Pap uztriepes rezultāts nevar apstiprināt, vai ir vai nav pirmsvēža vai vēža izmaiņas, un ir nepieciešama papildu pārbaude.
Turpmāka pārbaude
Pap uztriepes skrīninga rezultāti, piemēram, HSIL, nav pietiekami, lai noteiktu diagnozi un plānotu ārstēšanu (tie ir tikai šūnu paraugi). Ja Pap uztriepes rezultāti atgriežas kā HSIL, ārsts var ieteikt kolposkopijas eksāmenu un biopsiju. Tas tā ir neatkarīgi no tā, vai HPV tests ir pozitīvs vai negatīvs.
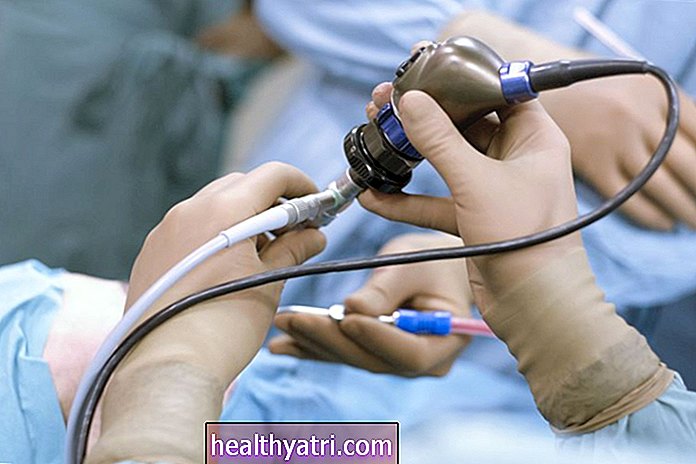
Kolposkopijas eksāmens ir biroja procedūra, kas ļauj ārstam vizuāli pārbaudīt dzemdes kaklu ar apgaismotu instrumentu, ko sauc par kolposkopu. Eksāmena laikā kolposkops paliek ārpus maksts . Tas darbojas kā mikroskops, ļaujot padziļināti apskatīt dzemdes kaklu.
Kolposkopijas laikā ārsts var veikt arī dzemdes kakla biopsiju - procedūru, kas noņem mazus dzemdes kakla audu gabalus. Pēc tam audu paraugi tiek nosūtīti uz laboratoriju tālākai pārbaudei. Padomājiet par kolposkopiju kā padziļinātu Pap uztriepi.
Kolposkopijas laikā iegūtais biopsijas rezultāts ļauj patologam redzēt faktiskās izmaiņas šūnās un to saistību audos. Tas ir nepieciešams, lai apstiprinātu, vai pirmsvēža izmaiņas vai vēzis ir vai nav.
HSIL uz skrīninga Pap uztriepes parasti atbilst dzemdes kakla intraepitēlija neoplāzijai (CIN), kas ir pirmsvēža šūnas, kuras tiek klasificētas atkarībā no tā, cik patoloģiski šūnas parādās mikroskopā. CIN pakāpes ir:
- CIN 1 (1. pakāpe): sauc arī par zemas pakāpes vai vieglu displāziju, dzemdes kaklā ir nedaudz patoloģiskas šūnas.
- CIN 2 (2. pakāpe): uz dzemdes kakla ir izveidojušās vidēji patoloģiskas šūnas.
- CIN 2/3: Gan vidēji patoloģiskas, gan ļoti patoloģiskas šūnas atrodas uz dzemdes kakla.
- CIN 3 (3. pakāpe): saukta arī par smagu vai augstas pakāpes displāziju, dzemdes kaklā ir ļoti patoloģiskas šūnas.
CIN 1 parasti izzūd pats bez ārstēšanas, bet dažos gadījumos tas var izplatīties vai pārvērsties par vēzi. CIN 2 biežāk izplatās un pārvēršas par vēzi nekā CIN 1, un var būt nepieciešama ārstēšana.CIN 2/3 vai CIN 3 ir pakāpes, kurām parasti nepieciešama ātra ārstēšana.
Dzemdes kakla biopsijas dažreiz var atklāt adenokarcinomu in situ (AIS), kas nozīmē, ka ir patoloģiskas dziedzeru šūnas, kas nav izplatījušās tālāk par to, kur tās izveidojušās. AIS dažreiz sauc par vēža 0. stadiju. Ja AIS tiek atklāts vai dzemdes kakla vēzis tiek noķerts agrīnā stadijā, to ir vieglāk ārstēt, un izdzīvošanas rādītāji ir visaugstākie. AIS ārstēšana bieži ir līdzīga tai, kāda ir smagai displāzijai.
Ārstēšana
Izvēloties labāko HSIL Pap uztriepes rezultāta ārstēšanu, ārsti izskata CIN 3 klātbūtnes risku. Lai to izdarītu, viņi aplūko jūsu pašreizējos testus, jūsu dzemdes kakla vēža skrīninga vēsturi, jūsu iepriekšējo slimības vēsturi, vecumu un to, vai jūs plānojat grūtniecību nākotnē vai esat grūtniece pašreizējā laikā.
Paātrināta ārstēšana
Ja CIN 3 risks nav ļoti augsts, kolposkopijas laikā veikto biopsiju rezultātu gaidīšana bieži ir pirmais solis.
Dažos gadījumos ir ieteicama paātrināta ārstēšana (ārstēšana, neveicot biopsijas).Šī pieeja ir ieteicama sievietēm, kas nav grūtnieces, kas vecākas par 25 gadiem, ja CIN 3 risks tiek uzskatīts par 60% vai vairāk, un tā ir pieņemama pieeja, ja risks ir no 25% līdz 60%.
Piemēri ir sievietes, kurām ir Pap uztriepes rezultāts, kas parāda HSIL, kā arī HPV tests, kas ir pozitīvs HPV 16. Tas attiecas arī uz sievietēm, kurām ir pozitīvs HPV tests jebkuram HPV celmam un kurām nesen nav bijis dzemdes kakla vēzis. skrīnings.
Šajā gadījumā audu noņemšana noņem ne tikai patoloģiskos audus, bet nākotnē var samazināt dzemdes kakla vēža iespējamību.
Ārstēšana grūtniecības laikā
Dažas no HSIL izmantotajām ārstēšanas metodēm nevar izmantot grūtniecības laikā. Jūsu ārsts palīdzēs jums saprast, vai jums nekavējoties jāveic kolposkopija, vai arī jūs varat gaidīt, kamēr esat pēc dzemdībām (vismaz četras nedēļas). Ja jums bija biopsijas ar CIN 2 vai CIN 3, viņi var ieteikt apturēt ārstēšanu un ik pēc 12 nedēļām vienkārši pārbaudīt (Pap vai kolposkopija), taču tas mainīsies atkarībā no jūsu konkrētajiem riska faktoriem.
Jauni pacienti
Ārstēšanas izvēle sievietēm, kas jaunākas par 25 gadiem, ir jāpielāgo individuāli. Ar jaunākām sievietēm ir lielāka regresijas iespēja (dzemdes kakla izmaiņas izzūd pašas), un jebkura ārstēšana, visticamāk, ietekmēs turpmāko grūtniecību. Tas nozīmē, ka vienmēr jāārstē biopsijas, kas tiek atgrieztas kā CIN 3, jo tās tiek uzskatītas par tiešiem vēža priekšgājējiem.
Ārstēšanas metodes
Visām HSIL ārstēšanai izmantotajām metodēm ir priekšrocības un trūkumi, un ārsts palīdzēs jums nosvērt ieguvumus (iespēju, ka procedūra būs efektīva, lai noņemtu patoloģiskus audus), pret riskiem (ar procedūru saistīto blakusparādību iespējamība). ).
Ārstēšanu var iedalīt tādās, kas ir ekscīzijas (noņem audus), un tādās, kas ir ablatīvas (iznīcina audus). Atkarībā no jūsu situācijas, priekšroka var būt vienai no šīm pieejām.
Ekskluzīva HSIL ārstēšana ietver:
- Cilpas elektroķirurģiskās izgriešanas procedūra (LEEP): LEEP laikā elektriskā strāva tiek nosūtīta caur vadu cilpu. Stiepļu cilpas darbojas kā nazis, noņemot patoloģiskas dzemdes kakla šūnas.
- Konizācija: saukta arī par konusa biopsiju vai aukstā naža jonizāciju, konizācija noņem lielāku, konusa formas patoloģisku audu paraugu.
- Lāzera konusa biopsija: šāda veida lāzerterapija izmanto niecīgu gaismas staru, lai izgrieztu patoloģiskas šūnas.
HSL ablatīva ārstēšana ietver:
- Krioterapija: krioterapija ir paņēmiens, ko izmanto, lai iznīcinātu patoloģiskus audus, tos sasaldējot. To sauc arī par krioķirurģiju.
- Termiskā ablācija: Termiskā ablācija ir līdzīga krioterapijai, taču audu iznīcināšanai aukstuma vietā izmanto siltumu.
- Lāzera ablācija: šāda veida lāzerterapija izmanto niecīgu gaismas staru, lai iznīcinātu patoloģiskas šūnas.
Ekskluzīvas ārstēšanas metodes, piemēram, LEEP vai konizācija, Amerikas Savienotajās Valstīs tiek izmantotas biežāk, un to priekšrocība ir nodrošināt audu gabalu, ko patologs var apskatīt mikroskopā (lai novērtētu robežas vai cik tuvu kādas patoloģiskas šūnas bija parauga malu) un palīdz prognozēt atkārtošanās risku. Lai gan ekscīzijas metodēm ir mazāks atkārtošanās risks, tām parasti ir arī lielāks negatīvo seku risks.
Dažās situācijās vienmēr jāveic ekscīzija. Tas ietver patoloģiskas izmaiņas, kas stiepjas dzemdes kakla kanālā un ne tikai.
Galvenais ekscīzijas metožu risks nākotnē ir grūtniecības komplikācijas, piemēram, priekšlaicīgas dzemdības. Tā kā patoloģiskas dzemdes kakla izmaiņas vien var palielināt priekšlaicīgu dzemdību risku, ārsts palīdzēs jums saprast labāko variantu, ja plānojat grūtniecību nākotnē.
Pēcapstrāde pēc ārstēšanas
Pēc HSIL ārstēšanas ir absolūti nepieciešama kontrole. Neskatoties uz ārstēšanu, šūnas var atkal kļūt patoloģiskas, un tām var būt nepieciešama papildu ārstēšana.
Turpmākā aprūpe sastāv no regulārām Pap uztriepēm un kolposkopijas eksāmeniem uz ilgāku laiku. Jūsu konkrētais pārraudzības grafiks būs atkarīgs no jūsu veikto biopsiju rezultātiem un izvēlētajām ārstēšanas metodēm, taču parasti tas notiek vismaz katru gadu dažus gadus.
Tā kā anomāliju risks, kas pārvēršas par vēzi, ilgst vismaz 25 gadus, ieteicams pēc ārstēšanas un pirmajiem pirmajiem novērošanas gadiem testēšanu (vai nu HPV, vai testēšanu) turpināt vismaz 25 gadus vai vismaz tik ilgi, kamēr paredzamais dzīves ilgums prasa testēšanu un ka pārbaude neapdraud veselību.
Vārds no Verywell
Ja pēc norādes, ka jums ir patoloģiska Pap uztriepe, it īpaši, kas parāda augstas pakāpes izmaiņas, jūtat trauksmi, paturiet prātā, ka dzemdes kakla vēzis ir viens no vieglāk novēršamajiem vēžiem un tā ir lēni progresējoša slimība, kas bieži notiek gadus attīstīties.
Kaut arī ārstēšanās un tik daudz papildu tikšanās var būt nomākta, jūs veicat pasākumus, lai novērstu dzemdes kakla vēzi vai atklātu to agrīnā stadijā, kad ārstēšana, visticamāk, būs veiksmīga.
Dzemdes kakla vēža ārstu diskusiju ceļvedis
Iegūstiet mūsu izdrukājamo ceļvedi nākamajai ārsta iecelšanai, lai palīdzētu jums uzdot pareizos jautājumus.

Nosūti sev vai mīļotajam.
PierakstītiesŠī ārstu diskusiju rokasgrāmata ir nosūtīta uz adresi {{form.email}}.
Radās kļūda. Lūdzu mēģiniet vēlreiz.




-test.jpg)



-normals-and-abnormals.jpg)