Hondromalācijas operācija parasti ir artroskopiska procedūra, ko veic ortopēdiskais ķirurgs kā ambulatorā ķirurģiskā procedūra. Atkarībā no bojājuma smaguma, procedūra var būt jāveic kā atklāta ceļa procedūra, un tai ir nepieciešama nakšņošana slimnīcā.
Operācijas mērķis ir palīdzēt noņemt vai salabot bojātus audus un skrimšļus, kas ap ceļgalu. Lai gan ir mazāk invazīvas iespējas, tās reti novērsīs pamatproblēmu, un jums joprojām var būt nepieciešama operācija.
Fizikālās terapijas izmantošana un laiks, lai atveseļotos, ļaus jums atgūt pilnīgu ceļa darbību un turpināt ikdienas aktivitātes. Konsultējieties ar savu veselības aprūpes sniedzēju, lai noteiktu, vai operācija ir labākais risinājums un kādas citas ārstēšanas iespējas ir pieejamas.
Zinot operācijas mērķi, ķirurģiskās atveseļošanās laiku, riskus un kontrindikācijas, varat palīdzēt pieņemt apzinātu lēmumu par hondromalācijas operāciju.
Morsa Images / DigitalVision / Getty Images
Kas ir hondromalācijas ķirurģija?
Kvalificēti ortopēdiskie ķirurgi veic hondromalācijas operāciju, lai noņemtu bojātos skrimšļus. Operācijas mērķis ir palīdzēt noņemt vai salabot bojātus audus un skrimšļus, kas ap ceļgalu.
Ķirurģisko procedūru var veikt, izmantojot artroskopiju vai atklātu ceļa operāciju. Lēmumu galu galā pieņem ortopēdiskais ķirurgs, pamatojoties uz bojājuma smagumu. Artroskopija ir tipiskāka procedūra, ko veic kā dienas operāciju ar minimāli invazīvām metodēm.
Dažreiz ir jāveic osteotomija, lai koriģētu ceļa izlīdzinājumu ar augšstilba un apakšstilba kaulu. Osteotomija attiecas uz kaula - stilba kaula (apakšstilba kaula) vai augšstilba (augšstilba) griešanu. Kauls tiek pārveidots, lai mazinātu spiedienu uz bojātiem skrimšļiem un samazinātu turpmāku ceļa komplikāciju risku.
Ja jāveic osteotomija, ķirurgs, visticamāk, veiks atklātu ceļa griezumu; tomēr var veikt augstu stilba kaula artroskopisko osteotomiju. Dažiem pacientiem var būt nepieciešama nakšņošana slimnīcā.
Kontrindikācijas
Hondromalācijas operācija ir būtiska lielākajai daļai pacientu, ja fizikālā terapija nav veiksmīga. Diemžēl dažiem pacientiem šo operāciju nevar veikt vai nu tāpēc, ka ceļgals ir pārāk bojāts, vai arī viņiem var būt nepieciešama pilnīga ceļa nomaiņa. Citas kontrindikācijas var būt:
- Osteoartrīts
- Aktīva infekcija
- Komplekss reģionāls sāpju sindroms
- Smaga saišu nestabilitāte
- Hondrokalcinoze
- Nereālas pacienta cerības
- Ķirurgs ar pieredzes trūkumu
- Aptaukošanās: ķermeņa masas indekss (ĶMI) ir lielāks par 30
Lai gan iepriekšminētais saraksts ir plašs, galu galā jūsu ķirurgam ir jānosaka, vai hondromalācijas operācija jums ir laba izvēle. Būs svarīgi apspriest ar savu veselības aprūpes sniedzēju par operācijas plusi un mīnusi un to, kā tie ir specifiski jūsu veselības stāvoklim.
Iespējamie riski
Tāpat kā jebkurai ķirurģiskai procedūrai, arī ķirurģiskas procedūras veikšanai ir vairāki iespējamie riski. Lai gan lielākā daļa ir salīdzinoši nelielas un ārstējamas, agrīnas komplikācijas ir:
- Sāpes
- Asiņošana
- Pietūkums
Smagākas un, iespējams, dzīvībai bīstamas komplikācijas ir plaušu embolija un dziļo vēnu tromboze.
Kaut arī reti, citas iespējamās operācijas komplikācijas ir:
- Asiņošana
- Kaulu lūzums
- Insults
- Sirdstrieka
- Ādas čūla vai tulznas
- Brūču atdalīšana
- Nervu paralīze / ievainojums
- Cīpslas vai saišu traumas
- Ķirurģiska infekcija
- Ekstremitāšu išēmija
- Nieru mazspēja
- Pneimonija
Hondromalācijas ķirurģijas mērķis
Chondromalacia patellae, kas pazīstams arī kā "skrējēja ceļgals", ir stāvoklis, kad skrimšļi uz ceļa skriemelis apakšējās virsmas pasliktinās un mīkstina. Ceļa kauss var sākt berzēt augšstilbu un izraisīt diskomfortu vai sāpes.
Hondromalācija tiek uzskatīta par pārmērīgu traumu sportā. Atpūta un atpūta var palīdzēt mazināt sāpes un samazināt turpmāku ievainojumu risku. Citreiz nepareiza ceļa pielīdzināšana ir cēlonis, un atpūta nesniedz atvieglojumu.
Hondromalācijas operācija parasti nav pirmās izvēles procedūra šai medicīniskajai diagnozei. Jūsu veselības aprūpes sniedzējs vispirms ieteiks mazāk invazīvas iespējas:
- R.I.C.E (atpūta, ledus, komprese, pacelšana): šī būs pirmā ieteiktā hondromalācijas traumu ārstēšanas iespēja. Lai gan tas nenovērsīs pamatproblēmu, tas palīdzēs mazināt diskomfortu, sāpes un pietūkumu. Obligāti jāturpina ievērot ārsta ieteikumus.
- Pretsāpju un pretiekaisuma zāles: Jūsu veselības aprūpes sniedzējs var ieteikt lietot nesteroīdos pretiekaisuma līdzekļus (NPL) un citas zāles, lai palīdzētu mazināt sāpes un iekaisumu.
- Fizikālā terapija: fizioterapeitu vadībā jūs veicat vingrinājumus un dažādus kustības vingrinājumus, lai stiprinātu apkārtējos muskuļus un locītavas.
- Patellas teipošana: teipošana palīdzēs mazināt sāpes, novēršot ceļgala un sāpošās vietas berzi. Lente ir novietota gar skartā ceļa abām pusēm, palīdzot vadīt un izlabot patellas kustību. Patellas līmēšana jāveic ārsta un / vai fizioterapeita vadībā.
Pirms operācijas ķirurgam būs nepieciešami vairāki pirmsoperācijas pētījumi. Tie ietver:
- Rentgens: tas var palīdzēt izslēgt visus pamatjautājumus, piemēram, iekaisumu vai artrītu
- Asins analīzes: tas pārbaudīs jūsu hemoglobīna un elektrolītu līmeni.
- Artroskopija: tā pārbaudīs precīzu ceļa skrimšļa stāvokli.
- Magnētiskās rezonanses attēlveidošana (MRI): Tas nodrošina visprecīzāko ceļa un apkārtējo locītavu skatu. Parasti tas ir labākais veids, kā apstiprināt chondromalacia patella.
Kā sagatavoties
Ir svarīgi apspriest ar savu veselības aprūpes sniedzēju operācijas specifiku un to, kas gaidāms pēcoperācijas fāzē. Panākumu atslēga ir nodrošināt reālistiskas cerības uz operāciju. Pirms operācijas veiciet atklātu sarunu ar ķirurgu.
Jums jāsazinās ar savu veselības aprūpes sniedzēju, ja:
- Jums ir kādi jautājumi vai bažas par hondromalācijas operāciju
- Jums ir nepieciešams paskaidrojums par to, kā sagatavoties operācijai, piemēram, kādi medikamenti jālieto operācijas rītā
- Pirms procedūras sākat drudzi, gripu, saaukstēšanos vai COVID-19 simptomus
Atrašanās vieta
Hondromalācijas operāciju var veikt vai nu slimnīcā, vai ambulatorā ķirurģijas centrā, atkarībā no jūsu ķirurga izvēles, kā arī no sākotnējās veselības. Pēc atveseļošanās pēc anestēzijas aprūpes nodaļā lielākā daļa pacientu var sagaidīt došanos mājās. Tomēr dažiem būs jāpavada vismaz viena nakts slimnīcā medicīniski ķirurģiskajā nodaļā.
Ko valkāt
Vissvarīgākais, kas jāatceras šai procedūrai, ir ērti ģērbties. Medicīnas speciālisti iesaka brīvi piegulošus apģērbus valkāt uz slimnīcu un no tās.
Lielākā daļa pacientu pēc procedūras valkā slimnīcas halātus medicīniskā aprīkojuma, tostarp IV, katetru, kanalizācijas dēļ, un jums var būt vairāki ceļa griezumi. Kad esat izkāpis no gultas, jūs vienmēr varat nēsāt neslīdošus apavus.
Pārtika un dzērieni
Pirms operācijas jums būs jāpārtrauc ēšana un dzeršana. To sauc par NPO, kas neko nenozīmē mutiski. Ir obligāti jāievēro NPO vadlīnijas, jo, ja nē, operāciju var atcelt.
Norādījumi par noteiktu laiku visiem pacientiem būs atšķirīgi, un tos nosaka ķirurģiskā komanda. Šī informācija jums tiks sniegta pirms operācijas pieņemšanas, un pēc tam dienu pirms procedūras tiek veikts papildu atgādinājuma zvans.
Lietojiet tikai tās zāles, kuras veselības aprūpes sniedzējs jums liek lietot operācijas rītā. Paņemiet tos ar ūdeni tik daudz, lai ērti norītu. Pārliecinieties, ka esat apstiprinājis zāles pie sava ķirurga un lietojiet tos tikai ar ūdeni.
Zāles
Pirms operācijas ķirurgs ar jums apspriedīs visas zāles. Pārliecinieties, ka pirms operācijas tiek pieņemts zāļu saraksts, ieskaitot devu, cik bieži zāles tiek lietotas un kad tās pēdējo reizi lietotas.
Iekļaujiet arī visus vitamīnus un piedevas zāļu sarakstā. Tie ir tikpat svarīgi kā izrakstītie medikamenti, jo tiem var būt blakusparādības, lietojot anestēziju un zāles, kuras lieto procedūras laikā un pēc tās.
Pakalpojumu sniedzēji var sākt lietot pacientus pirms operācijas, lai pārvaldītu simptomus. Šīs zāles var ietvert izkārnījumu mīkstinātāju, lai mazinātu aizcietējumus, lai izvairītos no sasprindzinājuma, kas var izraisīt papildu slodzi sirdij. Šo zāļu piemērs ir Colace.
Ko atnest
Jums būs vairāk apsvērumu par to, ko ņemt līdzi, ja nakšņojat slimnīcā, nekā tad, ja operācija būs dienas operācija. Vienumi var ietvert:
- Ērts, brīvi piegulošs apģērbs, halāts un čības ar gumijas aizmuguri, kas neslīd
- Brilles, kontaktlēcu un / vai protēžu uzglabāšanas konteineri, ja tos nēsājat
- Apdrošināšanas karte un personas apliecība
- Ārkārtas kontaktinformācija
- Jūsu juridisko dokumentu par jūsu veselību kopija (piemēram, veselības aprūpes pilnvarnieks vai dzīves testaments)
- Pilns saraksts ar visām pašlaik lietotajām zālēm, ieskaitot devas, cik bieži jūs tos lietojat un kad tās pēdējo reizi lietotas
- Jebkurš pielāgojams aprīkojums kustībai, ieskaitot niedru, staigulīti vai ratiņkrēslu
Ja nakšņojat, apsveriet:
- Personīgās higiēnas preces, piemēram, zobu birste un pastas
- Ausu aizbāžņi un acu maska
- Lasāmviela
- Mobilo tālruņu lādētājs
- Spilvens vai sega
Jums nevajadzētu ņemt līdzi:
- Vērtīgas lietas
- Juvelierizstrādājumi
- Pulksteņi
- Kredītkartes
- Skaidra nauda
- Klēpjdators
- iPad
Pacientu mantas slimnīcas darbinieki nogādās savā istabā. Ir svarīgi atstāt
mājās visas nebūtiskās lietas un atnesiet tikai to, kas atveseļošanās laikā padarīs jūs visērtāko.
Dzīvesstila izmaiņas pirms op
Dzīvesveida izmaiņas ir būtiskas, lai gūtu panākumus pacientam, kuram tiek veikta hondromalācijas operācija.
Pirms operācijas ir svarīgi sākt veikt atbilstošus pasākumus, lai mainītu dzīvesveidu, lai novērstu pēcoperācijas komplikācijas, uzlabotu dziedināšanu, mazinātu iekaisumu un mazinātu iespējamās sāpes. Svarīgas izmaiņas ietver:
- Atmest smēķēšanu.
- Pārtrauciet alkohola lietošanu.
- Atpūtieties daudz.
- Palieliniet fizisko aktivitāti (kā panes).
- Izmantojiet stimulējošo spirometru.
- Veikt diētas izmaiņas.
Ko gaidīt ķirurģijas dienā
Pirms operācijas
Procedūras dienā jūs tiksieties ar visu veselības aprūpes komandu, ieskaitot ķirurgus, kardiologu, anesteziologu, medmāsas un fizioterapeitu. Visas operatīvās piekrišanas veidlapas būs
parakstīts, lai nodrošinātu, ka esat pilnībā gatavs un jums nav papildu jautājumu vai neskaidrību.
Reģistrētā medmāsa veiks svarīgas pazīmes, tostarp:
- Sirdsdarbības ātrums
- Asinsspiediens
- Temperatūra
- Pulsa oksimetrija
- Elpošana
- Sāpju līmenis
- Cukurs asinīs
Pirms došanās operācijas zālē, lai veiktu procedūru, pacientiem nepieciešamības gadījumā tiks veikti pirmsoperācijas testi. Jums tiks izsniegtas arī ķirurģiskas ziepes, kas jālieto ķirurģiskajās vietās, lai pareizi attīrītu zonu un novērstu infekciju.
Pēc tīrīšanas jums tiks izsniegta slimnīcas kleita, un medmāsa vajadzības gadījumā noskūs ķirurģisko zonu. Pēc tam, kad esat pilnībā sagatavojies, ķirurgs atzīmēs ķirurģisko vietu.
Medmāsa un ķirurģiskā komanda pārskatīs jūsu zāles. Esiet gatavs šajā laikā apspriest visas savas zāles, vitamīnus un piedevas, ieskaitot devas, pēdējo reizi, kad tās tika lietotas, un to, cik bieži tās lieto. Informācijas saraksta izveidošana ir noderīga, tāpēc nekas netiek palaists garām.
Pacientiem tiek uzdots pirms došanās operācijas zālē iztukšot urīnpūsli, vajadzības gadījumā noņemt visas rotaslietas, brilles, kontaktlēcas un zobu protēzes. Visbeidzot, medmāsa ievietos intravenozu katetru (IV), kas procedūras laikā tiks izmantots, lai nodrošinātu hidratāciju, medikamentus un anestēzijas līdzekļus.
Operācijas laikā
Kad pienāks operācijas laiks, jūs uz nestuvēm nogādās operāciju zālē un pēc tam novietos uz operāciju zāles galda. Pēc tam jums tiks sagatavota vispārēja anestēzija, kas ilgs operācijas laikā. Pirms operācijas sākuma notiks:
- Jums tiks dota neliela zāļu deva, kas palīdzēs atpūsties, kamēr ķirurģiskā komanda gatavojas.
- Tiek izvietoti dzīvības zīmju monitori.
- Jūsu āda atkal tiks notīrīta ar ķirurģisku tīrīšanas līdzekli un pārklāta ar steriliem aizkariem, atklājot tikai ķirurģisko zonu.
- Ar anestēziju tiks ievietota endotraheālā caurule, kas palīdzēs jums elpot procedūras laikā. Anestēzijas zāles var apgrūtināt, un tas ļaus komandai palīdzēt kontrolēt elpošanu, atrodoties ventilatorā.
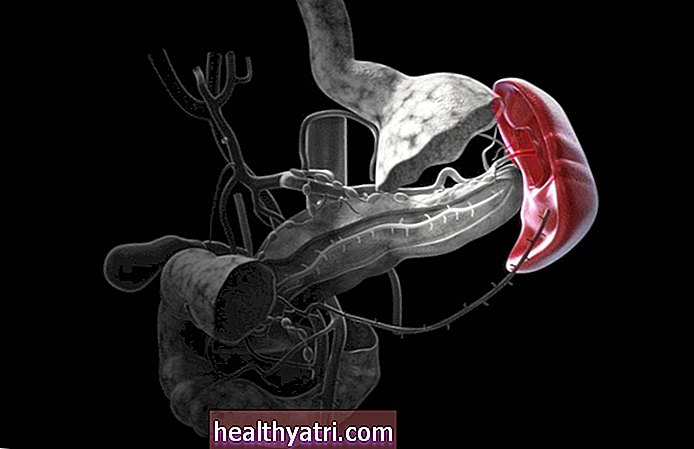
Pēc tam, kad esat iemidzināts, ķirurgi ievietos jūsu ceļa locītavā nelielu kameru, ko sauc par artroskopu. Kamera parāda attēlus video monitorā.
Ķirurgs izmanto šos attēlus, lai vadītu ķirurģiskos instrumentus, lai noņemtu bojāto hondromalāciju. Apkārtnē tiks veikti vairāki papildu nelieli iegriezumi, lai ievietotu pārējos nepieciešamos ķirurģiskos instrumentus.
Lielākā daļa ķirurgu dod priekšroku veikt šo procedūru, izmantojot artroskopiju; tomēr to var izdarīt ar atvērtu ceļa vidusdaļas iegriezumu.
Ja procedūra tiek veikta ar atvērtu ceļa vidusdaļas iegriezumu, tiek izveidots atloks un tiek izmantoti starplikas, lai atvilktu ādu, audus un muskuļus. Tas atklās saites un kaulu struktūras.
Atklātu iegriezumu var norādīt, pamatojoties uz ceļa bojājuma smagumu; tomēr daži ķirurgi dod priekšroku šai ķirurģiskajai metodei, jo, pēc viņu domām, tas nodrošina skaidrāku priekšstatu par visu ķirurģisko lauku.
Pēc tam, kad ķirurgs ir atradis ceļa zonu, tas tiks sagriezts, noskūts vai fiksēts atkarībā no bojājuma smaguma. Kad ceļgals ir salabots, ķirurgs noņem instrumentus un aizver griezumus ar šuvēm, derma saiti (ķirurģisko līmi) un steri-sloksnēm.
Pēc operācijas
Pēc procedūras jūs tiksiet novirzīts uz PACU, lai atveseļotos. Ja ir komplikācijas, jums, iespējams, būs jāpārvadā uz intensīvās terapijas nodaļu; tomēr tas ir maz ticams. Atrodoties PACU, māsu personāls uzraudzīs jūsu vitālās pazīmes, mitrināšanu un sāpes.
Tiks veiktas visas atbilstošās iejaukšanās, un tiks veikta izlādes mācība. Tas ietvers pēcoperācijas sāpju zāles un antibiotikas, ierobežojumus un turpmākas ķirurģiskas tikšanās.
Dažiem pacientiem nakts būs jāpavada slimnīcā; tāpēc pacients uz nakti tiks nogādāts medicīniski ķirurģiskajā telpā. Pacienti, atrodoties slimnīcā, var apmeklēt fizioterapeitu, lai segtu vingrinājumus, breketes un kruķu apmācību. Ja pacienti nepavadīs nakti, tas tiks mācīts pirms operācijas.
Atgūšana
Atveseļošanās process mainīsies atkarībā no indivīda un traumas smaguma. Atveseļošanās pēc atvērtā ceļa operācijas ir ilgāka, un fizikālā terapija ir intensīvāka nekā tiem, kam veic artroskopijas procedūru.
Sākotnējās sešās nedēļās jums cieši sekos ķirurgs. Pēcoperācijas iecelšanu var sagaidīt 7., 10. un 14. dienā. Līdz 14. dienai ķirurgs noņems visas šuves vai skavas, ko izmanto griezuma aizvēršanai.
Divas līdz četras nedēļas pēc operācijas jums būs ceļa imobilaizers vai stiprinājums, kas nozīmē, ka būs nepieciešami kruķi vai ratiņkrēsls. Fizikālā terapija tiks uzsākta tūlīt pēc procedūras, lai strādātu pie dažādiem kustības vingrinājumiem, kas mazinās pietūkumu un mazinās sāpes.
Lielākā daļa ķirurgu iesaka divas nedēļas nest svaru. Divas līdz sešas nedēļas jūs varat pieskarties pirkstiem ar kruķiem, kamēr jūs varat izturēt apmēram 25-50% no sava svara. Vingrinājumi pie fizioterapeita palīdzēs vingrojumos ar svaru.
Pēc apmēram četrām līdz sešām nedēļām jums vajadzētu būt iespējai staigāt bez kruķiem, bet joprojām valkājot bikšturi. Pēc 12 nedēļām jūs varat staigāt bez stiprinājumiem. Pilnīga atveseļošanās var ilgt sešus līdz 12 mēnešus.
Jūsu fiziskās terapijas režīmu noteiks medicīniskā komanda, un tā precīzi jāievēro, lai neradītu kaitējumu.
Dziedināšana
Dziedināšanas procesā ir svarīgi vairākas reizes dienā pārbaudīt ķirurģisko iegriezumu un / vai pārsēju. Jūs vēlaties uzraudzīt ķirurģiskās vietas infekcijas pazīmes un simptomus. Ja jūs pats nevarat vizualizēt griezumus, jums būs nepieciešams kāds, kas jums palīdzēs, vai arī viesmājas medicīnas māsa ieradīsies veikt griezumu pārbaudes.
Pārbaudiet, vai iegriezumā ir kāds no šiem gadījumiem:
- Apsārtums
- Pietūkums
- Silts vai karsts pieskarties
- Maigums
- Sāpes
- Drenāža iegriezuma vietā (asinis un / vai strutas)
- Drudzis
Ja Jums rodas kāds no iepriekšminētajiem simptomiem vai pazīmēm, obligāti nekavējoties jāsazinās ar ķirurgu. Ķirurģiskās vietas infekcijas ir nopietnas, taču tās var ārstēt ar antibiotikām, ja tās tiek laikus noteiktas.
Pārvarēšana
Viens no lielākajiem izaicinājumiem pēcoperācijas laikā ir sāpju novēršana. Jūs nosūtīs mājās ar narkotisko sāpju zāļu recepti. Jūsu ķirurgs pārvaldīs jūsu sāpju ārstēšanas režīmu. Ir svarīgi precīzi ievērot visus ieteikumus, kā norādīts.
Pirmās nedēļas laikā jūs varat sagaidīt narkotisko pretsāpju līdzekļu lietošanu, lai palīdzētu pārvaldīt pēcoperācijas sāpes, kā arī bezrecepšu (OTC) sāpju zāles, piemēram, Tylenol un Advil.
Sāpju medikamenti bez receptes
Ārpusbiržas sāpju zāles, piemēram, nesteroīdos pretiekaisuma līdzekļus (NPL), ieskaitot Advil (ibuprofēnu), var lietot kopā ar citiem sāpju mazinošiem līdzekļiem. Tylenol (acetaminofēns) parasti tiek nozīmēts arī pēc operācijas.
Ir svarīgi atcerēties pareizas ārpusbiržas zāļu devas un laiku, jo ir iespējama nejauša pārdozēšana. Noteikti informējiet medicīnas komandu, ja Jums ir bijušas nieru, aknu vai sirds problēmas, jo šīs zāles var ietekmēt tās.
Recepšu zāles
Lai pastiprinātu sāpes un pirmajās dienās pēc operācijas, sāpju mazināšanai jums tiks izrakstītas tādas opioīdu zāles kā Percocet, Vicodin vai Oxycontin. Ir svarīgi atzīmēt, ka tie izraisa lielu atkarību un tos vajadzētu lietot tikai atbilstoši norādījumiem.
Lietojot recepšu sāpju zāles, Jums var rasties šādas blakusparādības:
- Nogurums
- Hipotensija
- Bradikardija (lēna sirdsdarbība)
- Slikta dūša
- Aizcietējums
- Ādas izsitumi
- Bradypnea (lēna elpošana)
Visus neizmantotos sāpju medikamentus ieteicams iznīcināt pareizi vai atgriezt aptiekā.
Nemedicīniskas pieejas
Atveseļošanās procesā var būt noderīgas tādas papildterapijas kā aromterapija, meditācija un / vai vadāmi attēli. Ir svarīgi atcerēties, ka šīm alternatīvajām pieejām nevajadzētu aizstāt nepieciešamos sāpju medikamentus, bet drīzāk tām vajadzētu darboties kopā ar ārsta sāpju ārstēšanas shēmu.
Kaut arī jūs varētu vēlēties mēģināt atveseļoties, lietojot maz vai bez medikamentiem, ir svarīgi atcerēties arī klausīties savu ķermeni. Neārstētas sāpes var izraisīt daudzas fiziskas komplikācijas, un tās nevajadzētu ignorēt.
Ārsti iesaka mēģināt novērst uzmanību - klausīties iecienīto mūziku, spēlēt galda spēles vai kāršu spēles. Tas var mazināt trauksmi vai stresu kā līdzekli, lai atbrīvotu prātu no sāpēm.
Vēl viena pieeja ir vadāmu attēlu izmantošana. Tas ietver acu aizvēršanu, ļoti dziļu elpošanu un sevis attēlošanu ideālā vietā vai “laimīgā vietā”. Laika gaitā jums vajadzētu
jāspēj izjust pozitīvas emocijas no vietas, kur atrodaties, ļaujot mierīgāk un vairāk kontrolēt sevi.
Ilgtermiņa aprūpe
Operācija var būt fiziski, garīgi un emocionāli nogurdinoša. Tomēr ir svarīgi ievērot visus ķirurga ieteikumus, lai novērstu turpmāku ķirurģiskās zonas bojājumus un komplikācijas.
Fizikālās terapijas režīma, kā arī veselīga dzīvesveida saglabāšana palīdzēs brūču sadzīšanai, kustību amplitūdai un sāpju mazināšanai.
Iespējamās turpmākās operācijas
Tā kā šī operācija biežāk sastopama gados jaunākiem cilvēkiem, iespējams, ka jums būs jāveic papildu operācijas. Turklāt šī operācija neliedz jums savainot vienu un to pašu celi vai atkārtoti pieprasīt to pašu operāciju.
Pēc operācijas un terapijas mērķis ir stiprināt ceļu, apkārtējos muskuļus un saites, lai novērstu traumas atkārtošanos. Diemžēl daži cilvēki atkal tiek ievainoti.
Dzīvesveida pielāgošana
Dažiem cilvēkiem tiks ieteikts būtiski mainīt dzīvesveidu, lai samazinātu papildu ceļa problēmu un turpmāko operāciju risku. Piemēram, var ieteikt pāriet uz sporta veidiem ar zemāku triecienu, lai samazinātu spiedienu, kas tiek izdarīts uz ceļiem, apkārtējiem skrimšļiem un audiem.
Vārds no Verywell
Hondromalācijas ķirurģija var būt milzīga, jo īpaši tāpēc, ka tā ietekmēs jūsu spēju staigāt, vadīt transportlīdzekli un, iespējams, rūpēties par sevi, atgūstoties. Pēcoperācijas periodā tuvu draugu un ģimenes atbalsts ir panākumu atslēga.
Pirms pāriet uz ķirurģiju, apspriediet ar savu veselības aprūpes sniedzēju visas dzīvotspējīgās iespējas, jo iespējamas iespējas varētu būt neaktīvas iejaukšanās, piemēram, atpūta, ledus, NSPL un fizikālā terapija.









-and-alcohol.jpg)



-for-the-treatment-of-migraine.jpg)

.jpg)