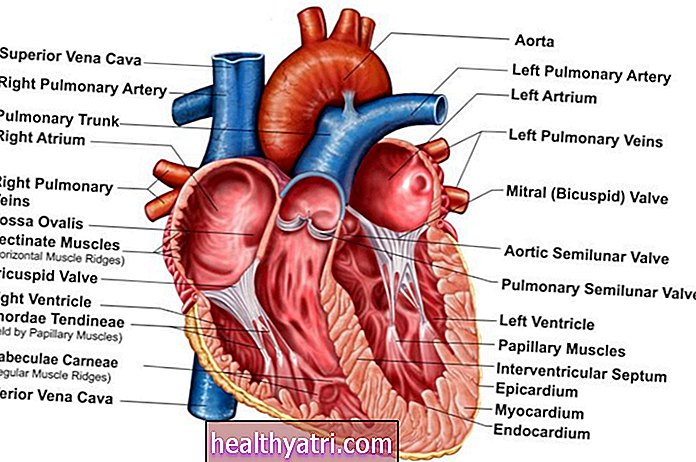
Cilvēka papilomas vīruss (HPV) ir vīrusu infekcija, kas tiek pārnesta ciešā kontaktā ar citu personu. Ir vairāk nekā 100 HPV celmi. Vismaz 14 no tiem ir saistīti ar vēzi. Īpaši dzemdes kakla un anālais vēzis ir saistīts ar šiem augsta riska HPV celmiem. Arī dzimumlocekļa vēzis un orofaringeālas vēzis (rīkles vidusdaļas vēzis aiz mēles) ir saistīts ar augsta riska celmiem.
Neskatoties uz pieaugošo izpratni par HPV, joprojām ir diezgan daudz neskaidrību par vīrusu, kā arī par vakcīnu, kas var palīdzēt to novērst. Izpratne par galvenajiem galvenajiem faktiem par abiem var ievērojami palīdzēt nodrošināt, lai jūs nepalaistu garām infekcijas pazīmes, neizplatītu to citiem vai nepakļautu sevi riskam.
HPV ir biežāk nekā jūs domājat
Mets Dutils / Getty Images
Tiek lēsts, ka vairāk nekā 79 miljoni amerikāņu dzīvo ar HPV, padarot to par visizplatītāko seksuāli transmisīvo slimību ASV.
Saskaņā ar Slimību kontroles un profilakses centra (CDC) datiem pieaugušo vidū vecumā no 18 līdz 59 gadiem 42,5% ir inficēti ar dzimumorgānu HPV un 7,3% ir inficēti ar perorālu HPV.
Patiesībā tas ir tik izplatīts, ka pētnieki uzskata, ka gandrīz visi seksuāli aktīvi cilvēki kādā brīdī saņems vīrusu.
Lai iegūtu HPV, jums nav jābūt dzimumattiecībām
santypan / Getty ImagesHPV tiek pārnests, seksuāli kontaktējoties ar ādu. Tomēr tam nevajadzētu domāt, ka dzimumakts ir vienīgais pārnešanas ceļš. Patiesībā nekāda veida iekļūšana HPV pārnešanai nav nepieciešama, un jebkura teritorija, kuru neaizsedz prezervatīvs, ir pakļauta HPV iedarbībai.
Kopumā maksts un anālais dzimumakts ir aktivitātes, kas visvairāk saistītas ar HPV pārnešanu. Lai gan vīruss ir retāk sastopams, to var pārnest arī caur orālo seksu. Risks palielinās tikai tad, ja jums ir vairāki seksa partneri vai sekss ar kādu, kuram ir bijis daudz partneru.
Ne visi HPV veidi izraisa vēzi
SCIEPRO / Getty ImagesPastāv vairāk nekā 100 dažādu HPV celmu. Daži no tiem ir "augsta riska" celmi, kas saistīti ar vēzi; citi ir "zema riska" veidi, par kuriem zināms, ka tie izraisa dzimumorgānu kondilomas.
Par paaugstināta riska celmiem uzskata 16. un 18. tipu, kas kopā izraisa 70% dzemdes kakla vēža un pirmsvēža dzemdes kakla bojājumu.
Daudzu vidū ir izplatīts nepareizs uzskats, ka dzimumorgānu kondilomas ir vēža priekšgājējs. Tas tā nav. Nav zināms, ka HPV celmi, kas ir atbildīgi par dzimumorgānu kondilomām, varētu izraisīt vēzi.
Ņemot to vērā, dzimumorgānu kondilomas dēļ nevajadzētu ieteikt, ka esat "drošs". Personas var inficēties ar vairākiem HPV tipiem, un kārpas parādīšanās būtu brīdinājuma zīme par iespējamu pakļaušanu paaugstināta riska celmiem.
Ir vakcīna, bet HPV nav iespējams izārstēt
BSIP / UIG / Getty ImagesHPV tipus, kas izraisa dzimumorgānu kondilomas un dzemdes kakla vēzi, var pārvaldīt, bet ne izārstēt. Līdzīgi dzimumorgānu kondilomas var ārstēt, tās noņemot, taču to noņemšana neiznīcina pamatā esošo vīrusu.
Kaut arī mūsdienās ir vakcīnas, kas var ievērojami samazināt HPV risku jauniešiem, tās vakcinācijas nesterilizē un nevar neitralizēt vīrusu jau inficētiem cilvēkiem.
Lielākajai daļai cilvēku ar HPV nav simptomu
Kortnija Kītinga / Getty Images
Apskatot viņus vai meklējot dzimumorgānu kondilomas, nevar zināt, vai kādam ir HPV. Tas nedarbojas šādā veidā. Lielākajai daļai cilvēku faktiski nav infekcijas pazīmju, un viņi var uzzināt par šo stāvokli tikai tad, ja viņiem ir patoloģisks Pap uztriepes rezultāts.
Bet pat cilvēkiem, kuriem ir simptomi, tie bieži tiek vai nu ignorēti, vai tiek nepareizi izprasti.
HPV vakcīna neaizsargā pret visiem celmiem
Gardasil 9 iepakojums. MerckIr trīs HPV vakcīnas, kas var aizsargāt pret dažiem, bet ne visiem no augsta riska celmiem:
- Gardasil aizsargā pret četriem visbiežāk sastopamajiem veidiem un diviem, kas izraisa 9% no visām dzimumorgānu kondilomām.
- Gardasil 9 aizsargā pret visiem 4 izplatītākajiem veidiem un vēl pieciem celmiem.
- Cervarix aizsargā pret diviem visbiežāk sastopamajiem paaugstināta riska celmiem, taču nesniedz aizsardzību pret dzimumorgānu kondilomām.
Vienīgā Amerikas Savienotajās Valstīs pieejamā HPV vakcīna ir Gardasil 9.
Lai gan šīs vakcīnas parasti nodrošina pietiekamu aizsardzību, tās var nepietikt tām sievietēm, kurām dzimšanas brīdī ir piešķirta sieviete un kuras dzīvo ar HIV. Šai populācijai var attīstīties dzemdes kakla vēzis netipiska HPV tipa rezultātā.
HPV testēšana un dzimuma piešķiršana dzimšanas brīdī
Westend61 / Getty ImagesHPV testu var veikt sievietēm, kurām piešķirta dzimšanas brīdī, kopā ar Pap uztriepi ikdienas ginekoloģiskā eksāmena laikā. ASV Preventīvo dienestu darba grupa (USPSTF) apstiprina parasto HPV testēšanu šādi:
- Tām, kurām piešķirta sieviete dzimšanas vecumā no 21 līdz 65 gadiem, reizi trijos gados jāveic Pap tests un HPV tests.
- Tiem, kas jaunāki par 21 gadu un vecākiem par 65 gadiem, nav nepieciešama HPV skrīnings, bet tos var pārbaudīt, ja ir nenormāls Pap uztriepes rezultāts.
Turpretī Amerikas vēža biedrība (ACS) iesaka cilvēkiem ar dzemdes kaklu ik pēc pieciem gadiem veikt HPV primāro testēšanu, nevis Pap testu, sākot no 25 gadu vecuma un turpinot līdz 65 gadiem. Ārstu kabinetos un citās veselības aprūpes iestādēs, kurās ir pieejama HPV primārā pārbaude, Pap testi ik pēc trim gadiem tiek uzskatīti par pieņemamiem.
Dzimumorgānu HPV noteikšanai dzimumlocēs nav pieejams HPV tests. Tomēr daži ārsti var veikt HPV testu ar anālo Pap uztriepi augsta riska indivīdiem, kuri nodarbojas ar uztveramu anālo seksu. A
Daži ārsti nelabprāt veic HPV testēšanu
Veslijs VilsonsViens no iemesliem, kāpēc veselības aģentūras nelabprāt izdod rutīnas testēšanas ieteikumus, ir tas, ka HPV testēšanas priekšrocības joprojām ir lielā mērā neskaidras.
Lai gan negatīvs HPV tests ir laba norāde, ka nesaņemsiet vēzi, pozitīvs rezultāts bieži vien neko nenozīmē. Tas ir tāpēc, ka lielākā daļa HPV infekciju izzūd divu gadu laikā bez jebkādām komplikācijām. Kā tāds pozitīvs rezultāts var izraisīt vairāk satraukumu nekā nepieciešams, vai veikt tiešas medicīniskas izmeklēšanas, kas nav vajadzīgas.
HPV ārstu diskusiju ceļvedis
Iegūstiet mūsu izdrukājamo ceļvedi nākamajai ārsta iecelšanai, lai palīdzētu jums uzdot pareizos jautājumus.
_9.jpg)
Nosūti sev vai mīļotajam.
PierakstītiesŠī ārstu diskusiju rokasgrāmata ir nosūtīta uz adresi {{form.email}}.
Radās kļūda. Lūdzu mēģiniet vēlreiz.
HPV vakcinācija nav paredzēta tikai jauniešiem
Varoņu attēli / Getty ImagesCDC iesaka vakcinēties ar HPV visiem tiem, kam piešķirta sieviete dzimšanas brīdī 11 vai 12 gadu vecumā, kā arī tām 13 līdz 26 gadiem, kuras iepriekš nav vakcinētas. Šai grupai, visticamāk, būs nepieciešama trešā deva, lai uzlabotu efektivitāti.
Dažām personām, kas vecākas par 26 gadiem, vakcinācija joprojām var būt izdevīga. CDC iesaka homoseksuālos un biseksuālos vīriešus un transpersonas imunizēt pat tad, ja viņi ir vecāki, jo viņiem ir lielāks anālās un dzemdes kakla vēža risks nekā vispārējai populācijai.
Šis paaugstinātais HPV iedarbības risks ir saistīts ar geju, biseksuāļu un transpersonu atstumtību no sociālās dzīves un nodarbinātības, kas palielina varbūtību, ka šajās kopienās iesaistītie cilvēki izdzīvos seksa darbā.
CDC iesaka vakcinēt personas ar novājinātu imunitāti (ieskaitot tos, kuriem ir HIV) neatkarīgi no vecuma.
ACS vadlīnijas vakcinācijai pret HPV atšķiras no CDC vadlīnijām. 2020. gadā ACS sāka ieteikt parasto HPV vakcināciju, sākot no 9 gadu vecuma, lai palīdzētu atbalstīt agrāko vakcinācijas līmeni kopumā. ACS arī sāka ieteikt pret vakcināciju cilvēkiem, kas vecāki par 27 gadiem, ņemot vērā paredzamo zemo ieguvumu un vakcīnas trūkumu.
Ja esat vecāks par 26 gadiem un uzskatāt, ka jums var būt paaugstināts dzemdes kakla vai anālās vēža risks, nevilcinieties lūgt ārstu par vakcināciju. Tas maksās aptuveni 100 ASV dolāru, ko var segt jūsu apdrošināšana.
HPV vakcīnas iegūšana nenozīmē, ka jūs varat izlaist vēža skrīningu
Pat ja jūs saņemat HPV vakcīnu, jums jābūt modram, lai saņemtu skrīningu par dzemdes kakla vēzi. Vakcīna liecina par progresējošāku priekšvecēju skaita samazināšanos, taču tā nav bijusi pietiekami ilga, lai sniegtu nepieciešamos 20 gadu datus, lai norādītu uz faktisko vēža gadījumu samazināšanos.

.jpg)







.jpg)