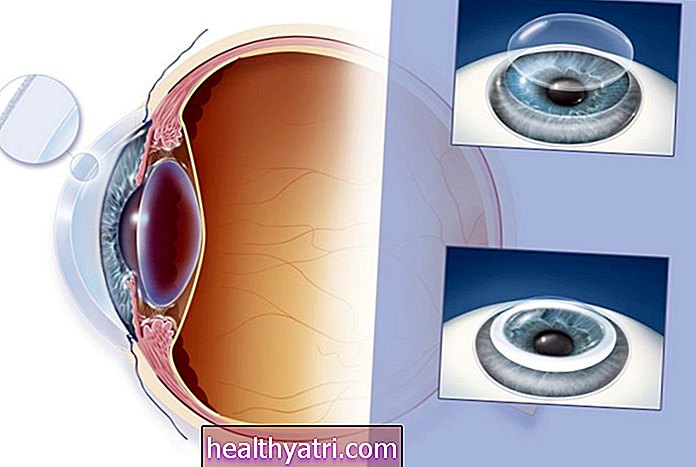
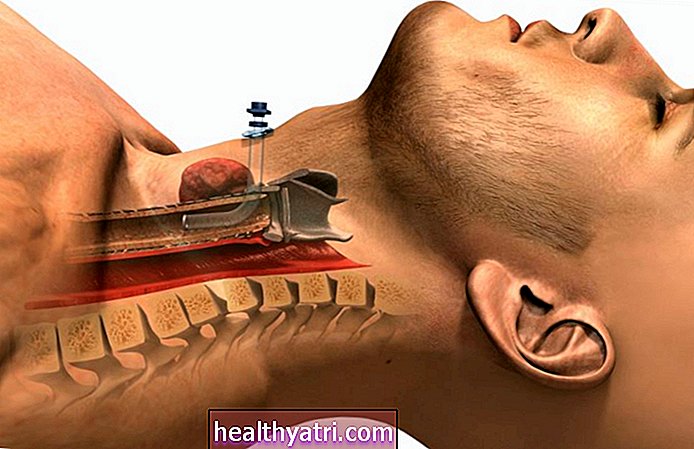
Miega miega endarterektomija (CEA) ir procedūra, kuras laikā tauku nogulsnes, ko sauc par plāksnēm, ķirurģiski tiek noņemtas no miega artērijas, lai novērstu insulta attīstību. Operāciju var ieteikt, ja ir pierādījumi par samazinātu asins plūsmu miega stenozes (miega artēriju sašaurināšanās) un / vai simptomu dēļ, kas saistīti ar augstu insulta risku.
SEBASTIAN KAULITZKI / Zinātnes foto bibliotēka / Getty ImagesKas ir miega endarterektomija?
CEA ietver vienas no divām miega artērijām atvēršanu, kas iet gar vēja caurules abām pusēm, lai plāksni varētu noņemt kopā ar pamatā esošajiem audiem.
Šī ir atklāta operācija (ietverot skalpeli un griezumu), kas tiek veikta slimnīcā kā stacionāra procedūra. Tas var ietvert vispārēju anestēziju, lai pilnībā aizmigtu, vai vietējo anestēziju ar intravenozu nomierinošu līdzekli.
CEA parasti ir plānota procedūra, bet dažreiz to lieto ārkārtas gadījumos, kad pēkšņi ir akūta miega artērijas oklūzija (aizsprostojums).
Karotīdu endarterektomija pirmo reizi tika veikta 1953. gadā. Mūsdienās tā ir samērā izplatīta procedūra, katru gadu Amerikas Savienotajās Valstīs veicot vairāk nekā 100 000 miega endarterektomiju.
Kontrindikācijas
CEA ir alternatīva miega angioplastikai un stentēšanai (CAS) - minimāli invazīvai procedūrai, kuras laikā miega artērijā tiek ievietots stents, lai palielinātu asins plūsmu.
CAS tika ieviests pagājušā gadsimta astoņdesmitajos gados, un kopš tā laika Amerikas Kardioloģijas koledža (ACC), Amerikas Sirds asociācija (AHA), Amerikas Insultu asociācija (ASA) turpina atkārtoti novērtēt CEA piemērotību. A
Ņemot vērā to, ka CAS ir minimāli invazīvs, vienlīdz efektīvs un saistīts ar mazāk nopietnu komplikāciju, šodien vadlīnijās ir noteikti lielāki ierobežojumi tam, kad CEA vajadzētu un nevajadzētu lietot.
Starp absolūtām kontrindikācijām CEA:
- Iepriekš smaga insulta anamnēzē: CEA nevajadzētu veikt personām, kurām ir bijis smags postošs insults ar minimālu atveseļošanos vai ievērojami mainītu apziņas līmeni. Tas jo īpaši attiecas uz gadījumiem, kad bloķētā artērija apkalpo smadzeņu pusi, kas piedzīvoja iepriekšējo insultu.
- Neder operācijai: cilvēkiem, kuri ir ļoti slimi un citādi nederīgi operācijai, nevajadzētu veikt CEA; Tā vietā vajadzētu izmantot CAS kā ārstēšanas iespēju.
Starp relatīvajām kontrindikācijām CEA:
- Kaitējuma risks: CEA nedrīkst veikt, ja kādam ir veselības stāvoklis, kas var ievērojami palielināt komplikāciju vai nāves risku. Tas ietver cilvēkus, kuriem tiek veikta dialīze, vai tos, kuriem iepriekš bijusi kakla staru terapija.
- Hroniska kopējā miega artērijas oklūzija: CEA var izvairīties, ja miega artērija ir pilnībā bloķēta. Ar pilnīgu artērijas oklūziju, visticamāk, ir izveidota kolaterāla asins plūsma (kad jūsu ķermenis izstrādā alternatīvus asiņu ceļošanas ceļus). Cirkulācijas atjaunošana var būt nevajadzīga un neveiksmīga.
Abos šajos gadījumos CEA ieguvumi un riski jāveic katrā gadījumā atsevišķi.
Vecāks vecums pats par sevi nav kontrindikācija miega endarterektomijai.
Iespējamie riski
Tāpat kā ar visām operācijām, arī CEA rada zināmus riskus. Galvenais no tiem ir insulta, sirdslēkmes un stāvokļa, kas pazīstams kā hiperperfūzijas sindroms, risks.
- Insults: CEA retos gadījumos var izraisīt plāksnes fragmenta izspiešanu. Pēc tam tas var nokļūt smadzenēs un izraisīt nopietnu aizsprostojumu. Šī rašanās risks ir salīdzinoši zems, cilvēkiem ar izteiktiem artēriju obstrukcijas simptomiem (piemēram, elpas trūkums un reibonis ar piepūli), un tas ir aptuveni 6%, bet cilvēkiem, kuriem nav.
- Sirdslēkme: miokarda infarkts ir vēl viena iespējama CEA komplikācija, lai gan risks var ievērojami atšķirties - sākot no 1% līdz pat 26% - pamatojoties uz personas uzbrukuma riska faktoriem.
- Hiperperfūzijas sindroms: hiperfūzijas sindroms ir vēl viena potenciāli bīstama CEA komplikācija. Kad smadzeņu daļai uz ilgu laiku ir liegta asins plūsma, tā var zaudēt spēju pareizi regulēt asins plūsmu caur smadzenēm. Pēc CEA veikšanas pēkšņa asins pieplūde var radīt ārkārtēju spiedienu uz smadzenēm, kas izpaužas ar tādiem neiroloģiskiem simptomiem kā stipras galvassāpes, apjukums, neskaidra redze, krampji un koma. Hiperperfūzijas sindroma simptomi bieži atdarina insultu.
CEA un CAS riski
Lai gan pētījumi jau sen ir parādījuši, ka pēcoperācijas sirdslēkme un insults ir vienlīdz ticami abām procedūrām, nāves risks, šķiet, ir ievērojami lielāks, ja personai pēc CEA veikšanas ir sirdslēkme, salīdzinot ar CAS.
Faktiski saskaņā ar žurnālā publicēto 2011. gada pētījumuTirāža, cilvēkiem, kuriem tiek veikta CEA, sirdslēkmes dēļ ir 3,5 reizes lielāks nāves risks salīdzinājumā ar tiem, kuriem tiek veikta CAS. Cilvēkiem, kuriem tiek veikta CEA, nākotnē, visticamāk, būs nepieciešama pārskatīšanas operācija.
Karotīdu endarterektomijas mērķis
Miega endarterektomija tiek izmantota, ja cilvēkam ir augsts insulta risks aterosklerozes (plāksnes uzkrāšanās) dēļ miega artērijā. Kaut arī procedūra var palīdzēt novērst insultu, to neizmanto insulta ārstēšanai un neuzskata par "ārstēšanu". Miega artērija pēc operācijas var atkal bloķēties, ja pamatcēlonis, piemēram, augsts asinsspiediens, netiek pienācīgi kontrolēts.
CEA var lietot, ja cilvēkam ir miega stenozes simptomi (piemēram, elpas trūkums, ģībonis ar aktivitāti, sāpes krūtīs vai sirdsklauves) vai ja viņam pēdējo sešu mēnešu laikā ir bijis pārejošs išēmisks lēkme (TIA vai "mini-insults"). .
CEA dažreiz lieto arī cilvēkiem bez simptomiem, ja attēlveidošanas pētījumos viņiem ir ievērojami bloķēta miega artērija.
CEA indikācijas pēdējos gados ir mainījušās sakarā ar pieaugošo CAS lietošanu. Pat veselības aprūpes iestāžu vidū joprojām pastāv ievērojamas diskusijas par to, kad CEA ieguvumi atsver riskus.
Saskaņā ar AHA un ASA izdotajām vadlīnijām miega endarterektomiju var norādīt šādās grupās:
- Simptomātiski pacienti ar augstas pakāpes miega stenozi (iekšējās artērijas lieluma samazināšanās par vairāk nekā 70%)
- Simptomātiski pacienti ar vidēji smagas pakāpes miega stenozi (samazinājums starp 50% un 69%), ja viņiem ir zems ķirurģisku un anestēzijas komplikāciju risks (līdz 6%)
- Pacienti, kuriem sešu mēnešu laikā ir bijusi viena vai vairākas TIA ar mērenas pakāpes stenozi
Asimptomātiskiem cilvēkiem CEA var apsvērt, ja personai ir mazs ķirurģisku komplikāciju risks (mazāk nekā 6%) un iekšējās miega artērijas lieluma samazināšanās par 60%.
Visām citām personām ACC, AHA un ASA iesaka CSA kā piemērotu alternatīvu, īpaši, ja kakla anatomija nav labvēlīga ķirurģiskai darbībai.
Pirmsoperācijas novērtēšana
Lai pārliecinātos, vai CEA ir piemērots, ārstam vispirms būs jāmēra miega stenozes pakāpe. Arī cilvēkiem ar mērenas pakāpes stenozi būs jāveic riska novērtējums, lai noteiktu, vai viņi ir saprātīgi ķirurģiski kandidāti.
Karotīdu stenozes pakāpi var novērtēt vienā no diviem veidiem:
- Neinvazīvie attēlveidošanas pētījumi: miega stenozi var netieši izmērīt, izmantojot attēlveidošanas paņēmienus, piemēram, miega miega ultraskaņu, datortomogrāfijas (CT) angiogrāfiju vai magnētiskās rezonanses (MR) angiogrāfiju.
- Katetra angiogrāfija: Šī mazinvazīvā procedūra, kas pazīstama arī kā miega angiogrāfija, ietver caurules ievietošanu artērijā caur griezumu ādā. Pēc tam injicē krāsu, lai uz dzīvā rentgena monitora redzētu asiņu plūsmu no miega artērijas uz smadzenēm. Katetru angiogrāfija tiek uzskatīta par zelta standartu asinsvadu attēlveidošanā.
Lai novērtētu personas individuālo komplikāciju risku, ārsti parasti izmantos Pārskatīto sirds riska indeksu (sauktu arī par modificēto Goldman indeksu), ko izmanto ACC un AHA. Katrs iegūst vienu punktu:
- Augsta riska operāciju vēsture
- Sirdslēkmes vēsture
- Anamnēzē sastrēguma sirds mazspēja, plaušu tūska un līdzīgi apstākļi
- Insulta vai TIA anamnēzē
- Pirmsoperācijas insulīna lietošana
- Pirmsoperācijas kreatinīna līmenis serumā pārsniedz 2,0 mg / dl
Punkti tiek salikti un tiek izmantots galīgais rezultāts (kas var svārstīties no 0 līdz 6), lai noteiktu, vai operācijas ieguvumi atsver riskus.
Tiek uzskatīts, ka pārskatītais sirdsdarbības riska indekss, kas pārsniedz 2, liecina par augstu risku (6% vai vairāk), bet viss, kas ir mazāks par 2 gadiem, tiek uzskatīts par zemu (zem 6%).
Kā sagatavoties
Ja ieteicama CEA, jūs tiksies ar asinsvadu ķirurgu, lai pārskatītu pirmsoperācijas novērtējumu rezultātus un apspriestu savas procedūras specifiku. Jums tiks doti arī norādījumi par to, kā rīkoties, lai sagatavotos operācijai.
Atrašanās vieta
Karotīdu endarterektomijas tiek veiktas slimnīcas operāciju zālē. Operāciju zāle tiks aprīkota ar anestēzijas aparātu, mehānisko ventilatoru, elektrokardiogrammas (EKG) aparātu sirdsdarbības kontrolei, pulsa oksimetru, lai kontrolētu skābekļa līmeni asinīs, un "avārijas ratiņus", kas jāizmanto ārkārtas gadījumos, kad notiek sirds un asinsvadu sistēmas darbība. .
CEA ir stacionāra procedūra, kas parasti ietver vienas līdz divu dienu uzturēšanos slimnīcā. Organizējiet draugu vai ģimenes locekli, kas jūs aizvedīs mājās, kad tiksiet atbrīvots. Lai cik labi jūs varētu justies pēc uzturēšanās slimnīcā, miega endarterektomija joprojām ir ķirurģiska iejaukšanās, un, pirms jūs varat droši darboties ar transportlīdzekli, tai ir vajadzīgs laiks.
Pārtika un dzērieni
Jums būs jāpārtrauc ēšana pusnaktī naktī pirms operācijas. No rīta jums var būt pāris malku tīra ūdens, lai lietotu visas zāles, kuras ārsts apstiprina. Četru stundu laikā pēc operācijas nelietojiet neko mutē, ieskaitot gumiju, elpas kaltuves vai ledus čipsus.
Zāles
Jums būs jāpārtrauc lietot noteiktus medikamentus, kas veicina asiņošanu no vienas līdz nedēļai pirms operācijas. Var būt īslaicīgi jāpārtrauc arī citas zāles, kas ietekmē asinsspiedienu, sirdsdarbības ātrumu vai sirds ritmu.
Lai izvairītos no sarežģījumiem, konsultējiet ārstu par visām lietotajām zālēm, ieskaitot recepšu, bezrecepšu, augu izcelsmes, uztura vai atpūtas zāles.
Ko atnest
Iepakojiet visu nepieciešamo šajā laikā, ieskaitot tualetes piederumus, hroniskas zāles un tā tālāk. Jūs varat paņemt līdzi pidžamas, halātu, zeķes un čības, ko valkāt, atrodoties slimnīcā. Lai atgrieztos mājās, iesaiņojiet ērtu apģērbu ar kreklu, kas aizveras ar pogām vai rāvējslēdzējiem, nevis puloveri, jo jums uz kakla būs šuves un pārsēji.
Atstājiet visas vērtīgās lietas mājās. Pirms operācijas jums būs jānoņem kontakti, šinjoni, dzirdes aparāti, protēzes un mutes un mēles pīrsingi. Ja jums tie nav nepieciešami slimnīcas uzturēšanās laikā, atstājiet tos arī mājās.
Jums būs jāņem līdzi autovadītāja apliecība vai cita veida valsts apliecība, kā arī apdrošināšanas karte. Jums var būt nepieciešams ņemt līdzi arī apstiprinātu maksājuma veidu, ja kopijas vai kopapdrošināšanas izmaksas tiek apmaksātas avansā.
Ko gaidīt jūsu operācijas dienā
Operācijas rītā jums tiks lūgts mazgāt ar ķirurģisku ādas tīrīšanas līdzekli, lai palīdzētu noņemt kaitīgās baktērijas. Pēc dušas nelietojiet kosmētiku, losjonu, ziedes vai smaržvielas.
Lielākā daļa miega endarterektomiju tiek veikta no rīta. Mēģiniet ierasties 15 līdz 30 minūtes pirms plānotā uzņemšanas laika, lai aizpildītu veidlapas un kompensētu iespējamo reģistrēšanās kavēšanos.
Kad būsiet reģistrējies un parakstījis nepieciešamās piekrišanas veidlapas, medmāsa parādīs jūsu slimnīcas istabai vai uzgaidāmajai vietai, kura sāks sagatavot jums operāciju.
Pirms operācijas
Jums tiks lūgts pārģērbties no drēbēm un pārģērbties par slimnīcas kleitu. Medmāsa veiks standarta pirmsoperācijas procedūras, tostarp:
- Būtiskas pazīmes: medmāsa noteiks jūsu asinsspiedienu, temperatūru un sirdsdarbības ātrumu, kā arī reģistrēs jūsu svaru un augumu, lai palīdzētu aprēķināt zāļu devas.
- Asins analīzes: Lai pārbaudītu asins ķīmiju, tas var ietvert pilnīgu asins analīzi (CBC), visaptverošu vielmaiņas paneli (CMP) un arteriālās asins gāzes (ABG).
- EKG: Uz jūsu krūtīm tiks uzlikti lipīgi elektrodi, lai izveidotu savienojumu ar EKG aparātu, lai uzraudzītu jūsu sirdsdarbības ātrumu.
- Pulsa oksimetrija: pulsa oksimetrs ir piestiprināts pie pirksta, lai uzraudzītu skābekļa piesātinājuma līmeni asinīs visā operācijas laikā.
- Intravenozs katetrs: intravenozu (IV) katetru ievieto vēnā jūsu rokā, lai ievadītu anestēziju, medikamentus un šķidrumus.
- Elektroencefalogramma: uz galvas var uzlikt plastmasas vāciņu ar elektrodiem, lai izveidotu savienojumu ar elektroencefalogrammas (EEG) iekārtu. Tas var kontrolēt patoloģisku smadzeņu darbību augsta riska cilvēkiem.
Ja kakls ir matains, medmāsai vajadzēs tevi noskūt. Labāk nav skūt apkārtni pats, jo starp skūšanās laiku un laiku, kad esat sagatavots operācijai, var izaugt rugāji.
Operācijas laikā
Kad esat sagatavojies un pārvietojies operācijas zālē, jums tiks piešķirta vai nu vietēja anestēzija, vai vispārēja anestēzija. Ne viena, ne otra nav izrādījusies labāka par šādām operācijām. Anesteziologs būs klāt, lai ievadītu izvēlēto formu.
- Ja tiek izmantota vietēja anestēzija, tiks veiktas injekcijas, lai neitralizētu ķirurģisko vietu. To parasti ievada ar uzraudzītu anestēzijas aprūpi (MAC), IV sedācijas formu, kas izraisa "krēslas miegu".
- Ja tiek izmantota vispārēja anestēzija, tā tiek piegādāta tieši caur IV līniju, lai jūs pilnībā iemigtu.
Kad esat anestēzēts un pārklāts ar sterilām loksnēm, ķirurgs izdarīs 2 līdz 4 collu iegriezumu uz kakla, lai piekļūtu miega artērijai. Pēc tam pati artērija tiek piestiprināta dažādās vietās, lai procedūras laikā tā netiktu asiņota.
Atkarībā no obstrukcijas pakāpes ķirurgs var nolemt ievietot pagaidu šuntu, lai uzturētu pietiekamu asinsriti smadzenēs. (Šunta ir vienkārši maza plastmasas caurule, kas asinis novirza ap operēto artērijas daļu.)
Lai izņemtu uzkrāto plāksni, ķirurgs vispirms veic garenisko (garenisko) griezumu uz artērijas un izmanto spriegotājus, lai griezums būtu atvērts. Pēc tam tiek pakļauta miega plāksne un ķirurģiski noņemta ar audu pamatslāni, ko sauc par tunica intima.
Pēc tam trauka iekšpusi nomazgā ar fizioloģisko šķīdumu un pārbauda, vai visi atkritumi ir notīrīti.
Kad trauks ir sašūts, šunta un skavas tiek noņemtas. Ja nav asiņošanas, ķirurgs aizver ādas griezumu ar šuvēm un pārsēj griezuma vietu.
Pēc operācijas
Pēc operācijas jūs pārvietojat pēc anestēzijas aprūpes nodaļā (PACU) un novērojat, līdz esat pilnībā nomodā. Procedūrām, kas saistītas ar MAC, tas var aizņemt 10 līdz 15 minūtes. Vispārējai anestēzijai tas var aizņemt līdz 45 minūtēm.
Kad jūsu vitālās pazīmes ir normalizējušās un nav komplikāciju pazīmju, jūs pārvietojaties uz savu slimnīcas istabu.
Slimnīcas uzturēšanās ilgums lielā mērā ir atkarīgs no jūsu vecuma, vispārējās veselības un sirds un asinsvadu riska faktoriem. Šīs procedūras hospitalizācija ir īpaši nepieciešama, lai uzraudzītu iespējamās pēcoperācijas komplikācijas, tostarp sirdslēkmi vai insultu. Ja notiek šāds notikums, labāk to darīt slimnīcā, kur to var agresīvi ārstēt.
Ja nepieciešams, jūsu uzturēšanās laikā tiek nodrošināti pretsāpju līdzekļi. Lai uzlabotu asinsriti un samazinātu trombu veidošanās risku, jūs ieteicams staigāt pēc iespējas ātrāk.
Kad ķirurgs ir pamatoti pārliecināts, ka pēc operācijas nav tūlītēju komplikāciju, jūs tiekat atbrīvots, lai atveseļotos mājās.
Atgūšana
Šajā laikā jums tiks ieteikts atpūsties un ierobežot fiziskās aktivitātes nākamajai vai divām nedēļām. Ideālā gadījumā draugs vai ģimenes loceklis vismaz pirmās dienas uzturēsies kopā ar jums, lai palīdzētu jums iziet un uzraudzīt, vai nav problēmu pazīmju. Nevadiet automašīnu, kamēr ārsts jums nedod.
Pirmās piecas līdz septiņas dienas jums katru dienu jāmaina savainojums uz brūces, pirms notīriet to ar svaigu pārsēju, notīriet to ar atbilstošu antiseptisku līdzekli. Neizmantojiet spirtu, ūdeņraža peroksīdu vai jodu, kas var kaitēt audiem un palēnināt sadzīšanu.
Infekcija ir neparasta parādība, taču tā var notikt, parasti, ja netiek ievēroti aprūpes norādījumi.
Kad jāzvana savam ārstam vai jādodas uz ER
Nekavējoties sazinieties ar ķirurgu, ja rodas kādas nopietnas pēcoperācijas infekcijas pazīmes, kas prasa tūlītēju ārstēšanu. Tie ietver:
- Pārmērīgas sāpes
- Apsārtums
- Pietūkums,
- Drenāža no griezuma
- Augsts drudzis vai drebuļi
Ja nākamajās dienās pēc operācijas Jums rodas stipras galvassāpes, nekavējoties meklējiet neatliekamo palīdzību. Nenokavē. Tas var liecināt par insultu vai hiperperfūzijas sindromu, no kuriem pēdējais neārstējot var izraisīt krampjus vai komu.
Lielākā daļa cilvēku, kuriem tiek veikta CEA, var atgriezties pie parastām aktivitātēm divu līdz trīs nedēļu laikā. Kakla griezuma pilnīgai sadzīšanai var būt nepieciešami trīs mēneši, un, ja to pienācīgi kopj, tas parasti izzudīs līdz smalkai līnijai.
Turpmākā aprūpe
Parasti jūs tiksieties ar ķirurgu nedēļas vai divu nedēļu laikā pēc operācijas. Vizītes laikā ārsts noņem šuves un pārbauda, vai brūce pareizi sadzīst. Karotīdu ultraskaņu birojā var veikt, lai pārbaudītu miega artērijas stāvokli. Var arī pasūtīt datortomogrāfiju.
Papildus ķirurgam tiks plānotas papildu tikšanās ar kardiologu vai ārstu, lai pievērstos visiem faktoriem, kas veicināja jūsu stāvokli (piemēram, hipertensija, augsts holesterīna līmenis, nekontrolēts diabēts vai aptaukošanās). Ja vien šie apstākļi netiek pienācīgi novērsti un ārstēti, pastāv visas iespējas, ka artēriju blokāde atkārtosies.
Papildus medikamentiem, lai kontrolētu jūsu pamatslimību, ir jāpieliek visas pūles, lai regulāri vingrinātu, ēst diētu ar zemu tauku saturu un, ja nepieciešams, zaudēt svaru.
Vārds no Verywell
Līdz 1990. gadiem tika apsvērta miega endarterektomijaaprūpes standarts cilvēkiem ar smagu miega stenozi. Lai gan CEA joprojām ir ārkārtīgi izdevīga, ja to lieto pareizi, miega stentēšana pēdējos gados ir kļuvusi drošāka un efektīvāka, un dažos gadījumos tā var būt piemērotāka iespēja.
Ja ieteica CEA, jautājiet ārstam, kāpēc tas ir labāks variants salīdzinājumā ar CAS. Ja rodas šaubas par ieteikumu vai jums vienkārši nepieciešams apstiprinājums, ka tā ir labākā izvēle jums, nevilcinieties meklēt otru iespēju pie kvalificēta kardiologa vai asinsvadu ķirurga.


-test-for-dementia.jpg)





.jpg)